Last Updated on 2年 by 管理者
過去の【『1級眼鏡作製技能士』出題範囲まとめ ①】では、以下の ⇩
- セルフイメージを手に入れる
- 視機能系
- 光学系
- 商品系
- 眼鏡販売系
をまとめました。
⇩ 過去の①を復習したい方は クリックしてね!
◆ 加工作製系
❖ 眼鏡設計
◇ 眼鏡処方処方箋
◎ 眼鏡処方箋・・医師が「屈折異常、眼位異常補正、その他治療」を目的として、患者に装用させる「眼鏡度数、瞳孔間距離、プリズム度数、その他必要事項」を一定の書式に記載したもの。眼鏡処方箋に記載された内容を勝手に変更してはいけない。記載内容不備等がある場合には発行元の医師に問い合わせることが必要。


◇ 眼鏡レンズの度数測定
◎ 球面レンズの焦点距離と屈折の度合い・・レンズの屈折力はレンズの像側焦点距離[m]の逆数で求められる【D=1/f】。凸レンズの像側焦点は実焦点で、凹レンズは虚焦点。レンズメータは、レンズの物側焦点位置を光学的に測定する。
◎ 円柱レンズの屈折力・・最も強く屈折する経線方向の屈折力で表示し、屈折しない経線方向を軸(Ax)として表示する。軸角度の表示は、レンズ装用者の眼を前方から見て、左右眼ともに右側を0°とし、左横へ180°の角度で読み取る(水平方向は180°とし、0°は用いらない)。
◎ 円柱レンズの度数転換・・他の度数表示(マイナスC表示、プラスC表示、CC表示)へ変えること。度数転換の方法は、「スコアを用いる方法」と「計算で求める方法」がある。
◎ 度数表示の優先順位・・一般的には、①SとCの符号を一致させる。②混合性乱視はマイナスC表示。③CC表示は用いない。
レンズメータの構造と取扱い
◎ レンズメータの種類・・望遠鏡式、投影式、オート式などがある。
◎ レンズメータの役割・・「頂点屈折力、主経線方向、プリズム屈折力、プリズム基底方向」の測定や、「光学中心、主経線方向」の軸打ちに用いられる。1998年以降では、頂点屈折力やプリズム屈折力の基準波長はe線(λe=546.07nm)。
◇ 望遠鏡式レンズメータの調整項目
◎ 調整項目・・視度補正、軸打ちピンの正しい位置(光学中心と水平基準点)、0.0Dでコロナ・光軸が正しい位置(スケール中央)で鮮明に見える。
◎ 視度補正・・望遠鏡式レンズメータでは視度調整が必要。手順としては、接眼部の視度環を一旦手前に引き出し(左回転)視界がぼやけた状態にした後、接眼部を覗きながら視度環を徐々に右回転させてスケールがハッキリ見える所で止める。
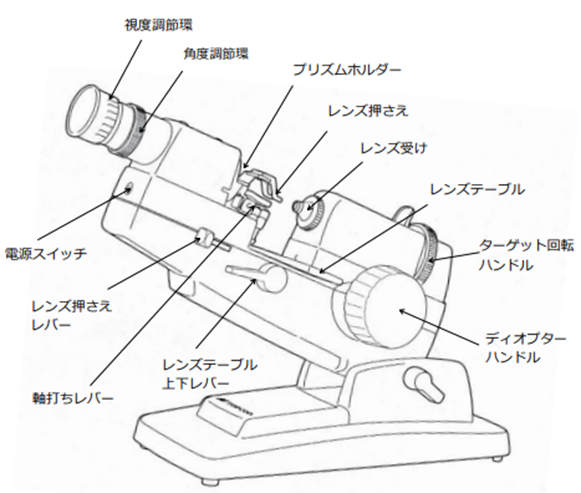
◇ レンズの光学中心及び作製点の印点
◎ 測定と印点・・測定ハンドルを回してコロナが鮮明に見える箇所は、球面レンズでは1つ、乱視レンズでは長線に流れて見える方向が2つ。印点を打つ際は、コロナ(ターゲット)とスケール(十字線)の位置に注意する。
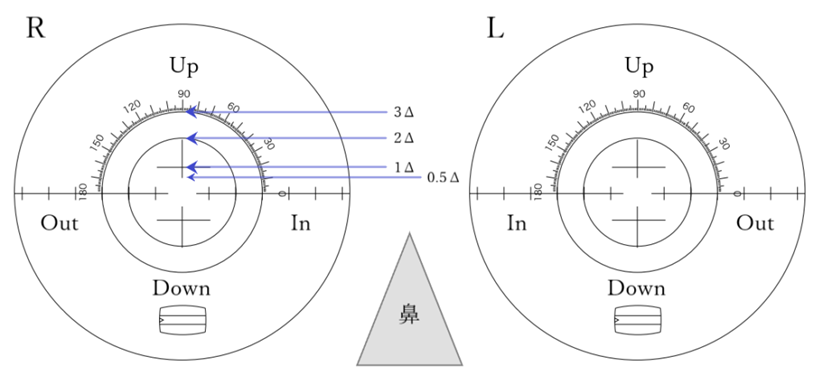
◎ プリズムコンペンセータ・・レンズメータに取り付けることで、任意にコロナの位置をずらすことができる付属装置。指定されたプリズムで印点が可能となる器具。
◇ 眼鏡の光学的要素
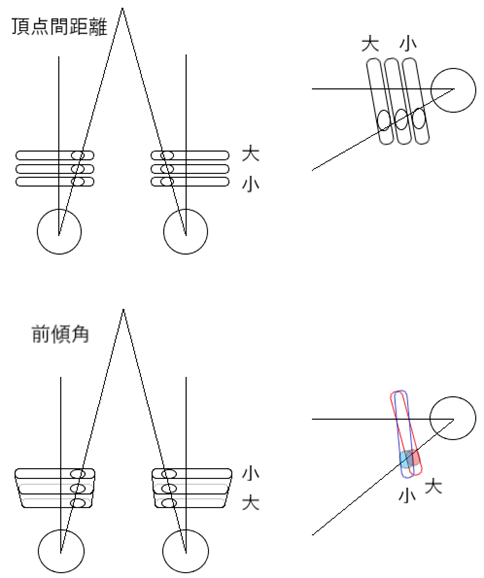
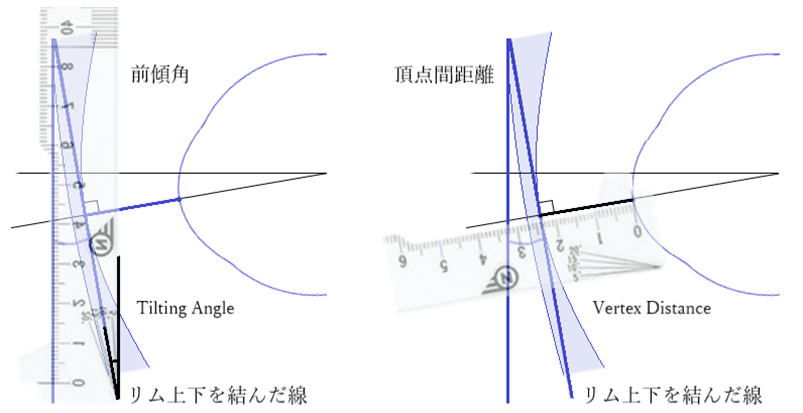
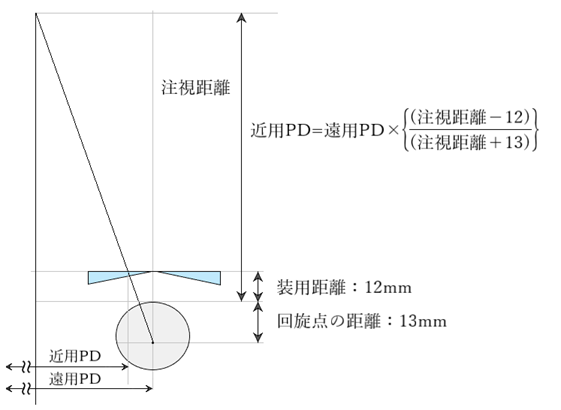
◎ 頂点間距離(VD:vertex distance)・・レンズ後側頂点から角膜頂点までの距離であり、日本では一般的に12mmとする。補正度数、収差、視野の広さ、網膜像の大きさ、眼鏡固定の難易、睫毛との接触、外観などに関わる。
◎ 装用時の前傾角・・ヒトの日常は水平ではなく、やや下方に向き、近方視線はさらに下方に向く。眼鏡レンズの光軸と視線が一致するときに収差が最小となるため、眼鏡レンズの光軸を遠用(5°)、常用(10°)、近用(15°)で傾斜させる。
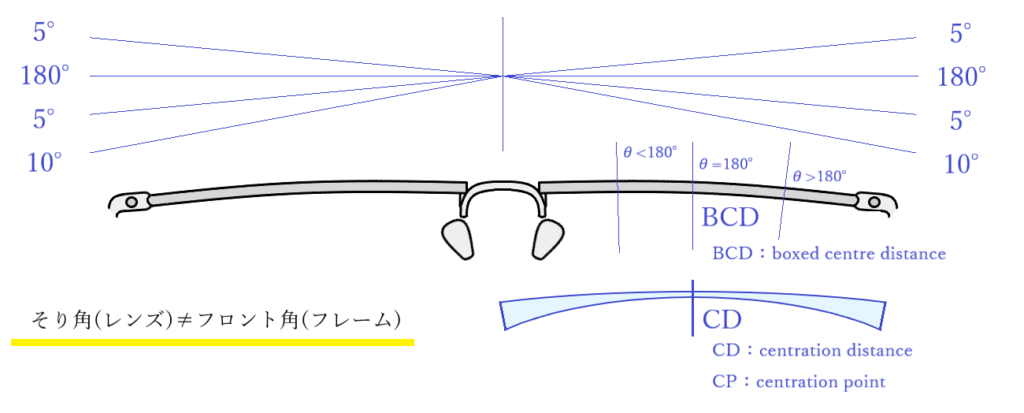
◎ そり角・・左右のレンズ光軸に直交する面のなす角度。左右のリムが成す角度(フロント角)とは異なる。フロント角(フレーム)が180°の場合には、CD=BCDではそり角(レンズ)θ=180°、CD<BCDではθ<180°、CD>BCDではθ>180°。
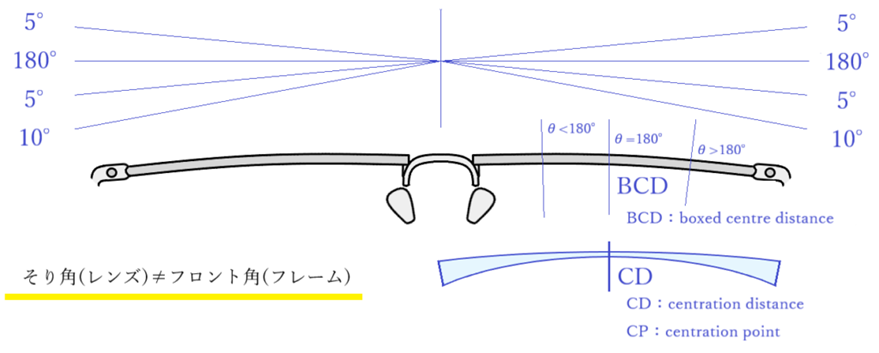
◎ 玉形中心間距離:BCD(boxed centre distance)・・フレームの玉形中心間距離
◎ 心取り点:CP(centration point)・・処方プリズムやレンズ厚を減ずるプリズムが無い状態、プリズムを中和した状態での光学中心、設計基準点、フィッティングポイントが置かれる眼鏡平面上の点のこと。
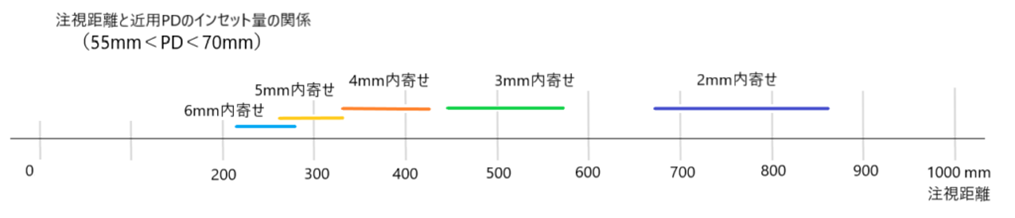
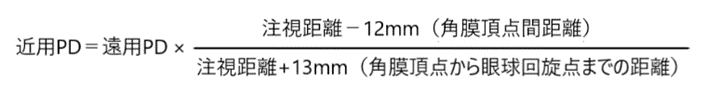
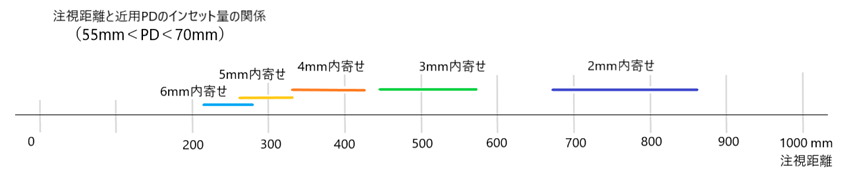
◎ 心取り点間距離:CD(centration distance)・・実際のPDではなく、角膜頂点から12mm離れた位置での左右CDを意味する。遠用眼鏡では「CD=PD」で眼鏡作製し、近用眼鏡では「近用CD=遠用PD×(作業距離[mm]-12)/(作業距離[mm]+13)」で作製する。
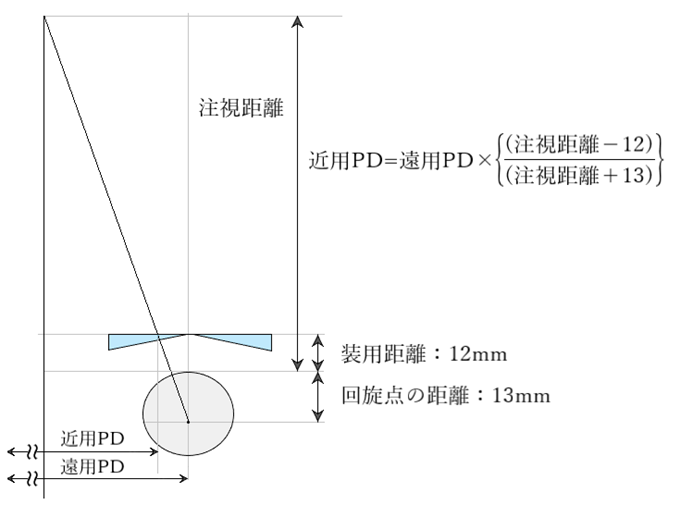
◎ 近用CD・・遠用PDと作業距離により計算しますと、およそ2mm~4mm内側の位置。
◎ 遠用ビジュアルポイント:DVP(distance visual point)・・眼鏡装用時、水平視線(第一眼位)で遠くを見るときの視線とレンズ面の交点。
◎ 前傾角による偏位量・・遠用眼鏡5°はDVP(distance visual point)より2.2mm下、常用眼鏡10°は4.4mm下、近用眼鏡15°は6.7mm下。
◇ 眼鏡のレイアウト
◎ 単焦点眼鏡の設計・・遠用(常用)眼鏡の心取り点(CP:centration point)の高さは、遠用ビジュアルポイントより2mm~4mm下方(前傾角5°~10°)、CDは遠用PDにレイアウトする。近用眼鏡のCP高は、遠用ビジュアルポイントより6mm程度下方(前傾角15°)に、CDは近用CDにてレイアウトする。
◎ 多焦点眼鏡の設計・・二重焦点眼鏡では、遠用のCP高は装用時の前傾角に応じて下眼瞼縁に小玉端点がくるようにし、CDは遠用PDにレイアウトする。
◎ 累進眼鏡の設計・・遠用および近用の視線通過点とフィッティングポイント(FP)が一致するようにレイアウトする。
遠用FPでは、水平方向は、遠用EPを遠用CDに合わせる。垂直方向は、遠用EPを水平視したときの瞳の高さに合わせる。
近用FPは、遠用CD、頂点間距離、装用時前傾角、そり角、作業距離などに影響される。近用FPが近用視線通過点と一致しているかどうかの確認は「ミラー法」で可能。
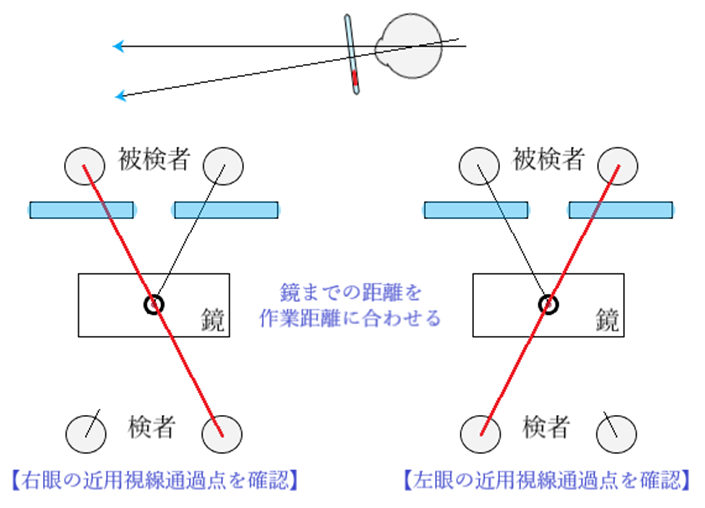
● 近用視線通過点のずれは、角膜頂点間距離や前傾角により修正が可能。
⇩
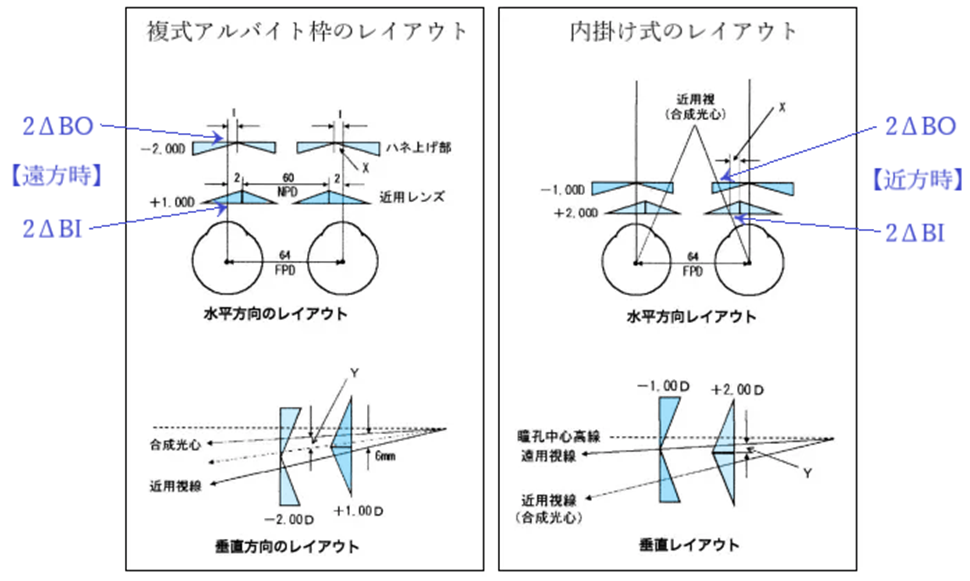
◎ 複式眼鏡アルバイト眼鏡の設計・・2枚のレンズが新たな合成光学中心を形成するため、プリズムを打ち消すようにCDをレイアウトする。複式アルバイト枠では近用CDを基準にし、前掛け・内掛けでは遠用CDを基準にする。
◇ 面カーブと眼鏡設計
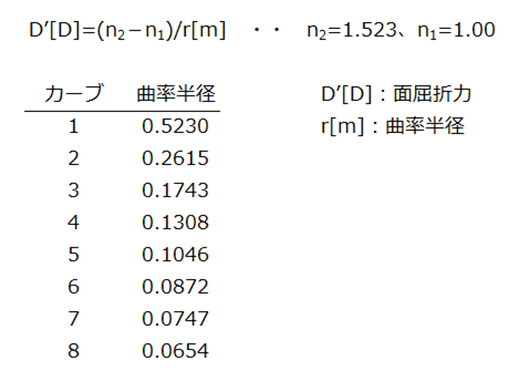
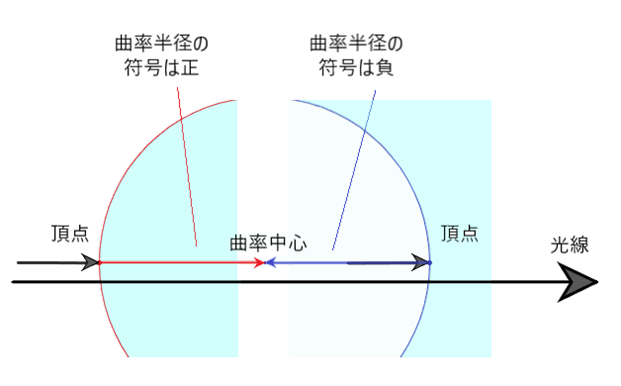
◎ レンズカーブ・・面屈折力は D=(n−1)/ r で求められる。(D:カーブ、n:屈折率、r:曲率半径[m])
Dカーブは n=1.523 として表される。例えば、5Dカーブの曲率半径は r=0.523/5 ≒ 0.1046[m] で求められる。
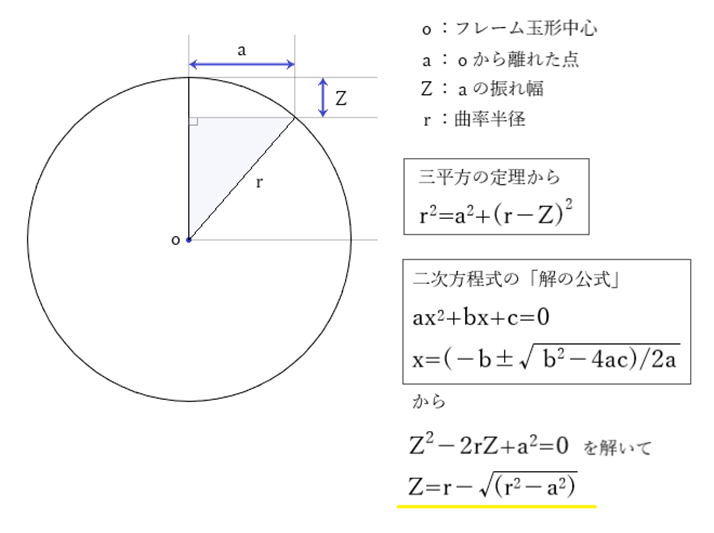
◎ 球面計(spherometer:スフェロメーター)・・3本の接針の位置によりサグ(sag)量や曲率半径を定量測定できる。

◎ sagu(サグ)・・レンズでの「sagu:たわみ」とは、凸面や凹面と頂点との凹凸量。
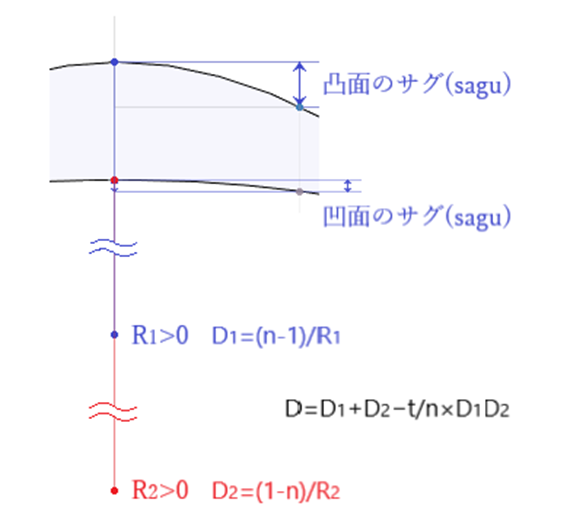
◎ レンズ全体の屈折力(レンズ厚を無視)・・D=D1+D2 (D1:第1面の屈折力、D2:第2面の屈折力)。
◎ レンズ屈折率とカーブ計・・測定された曲率半径を、屈折率1.523のクラウンガラスを想定した屈折力に換算して表示されている面カーブの値は、実際の面屈折率Dとは異なる。
計算式)・・ (D:実際の屈折力)=(D0:カーブ計の指針値)×(n2−1)/(1.523−1.0)
◎ 玉形デザインとフレームカーブ・・同じ面カーブでも、真上からみたフレームカーブ(見かけのカーブ)は玉形デザインにより変化する。見かけのカーブは「四角形 > 丸形」となる(円形では、カーブが出なくなる)。

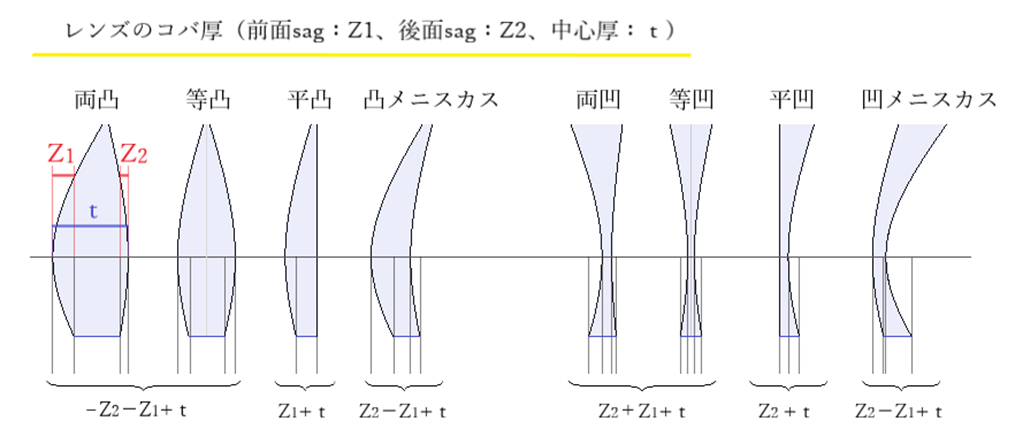
◎ レンズのコバ厚の設計と計算・・前面カーブ、レンズ屈折率、後面カーブから以下の計算式でおおよそのコバ厚を求めることが出来ます(球面設計の場合)。
◎ 前面sagをZ1,後面saguをZ2,中心厚tとした場合には、コバ厚は以下のようになります。
❖ 眼鏡作製
◇ レンズオーダー
◎ メガネットプロ・・インターネットで行うレンズオーダーシステム。HOYAとMEGANETが共同開発した「MEGANET Pro」を「B2B-Service株式会社」が運営。

レンズオーダーの手順は、まずユーザーID(1店舗専用)とパスワードの入力から始める。注文のキャンセルは最大1時間。注文データの保存は6ヶ月間。
フレームトレーサーはレンズ加工時の玉形データとして、ボクシングシステムに応じた玉型形状、玉形横径・縦径、レンズ間距離(DBL)、レンズサイズ、レンズカーブなどを測定するために必要であるが、フロントカーブが大きいフレームは、形状が変わらないように片眼のみを水平にセットしトレースを行いDBLを後で入力する必要がある。トレース機構部が斜めに傾きながらそり角を測定可能な最新のタイプではより正確なデータが得られる。また、トレーサーで挟み込む圧力で変形する可能性があるフレームでは型板を利用すると良い。
レンズ発注の確定前の注意点は、必要最小レンズ径の確認、カラー選定(※ カラーサンプル2枚重ねた場合の濃度30%+30%≠60% ➡ 透過率0.7×0.7=49%→濃度51%が正しい、他の例:濃度50%の2枚のレンズを重ねた濃度50%+50%≠100% ➡ 透過率0.5×0.5=0.25→濃度75%が正しい)、正しいレンズ種・度数などの入力、レンズ外径指定、コバ厚指定(肉厚指定)(※ 溝掘フレームの必要最小コバ厚は1.6~1.7mm(糸の太さの約3倍)、縁なしフレームでは2.2mm~2.5mm必要)、カーブ指定、プリズム注文の指定範囲、ツボクリ加工、レンチキュラー加工、プリズムシニング(※ プラス度数では標準的に1Δ~2Δ程度のBDで組み込まれる)、スラブオフ加工(※ 境界線上に水平のスラブラインが生じる)、サイズおよび玉形の変更(※ FPD、CP高さも変化する)、玉形指定加工(※ プラス乱視軸180°方向のレンズは外径指定よりも薄くなる)、眼鏡仕様書の作成(※ 加工時のカーブ、外径、フィッティング時の開き幅、傾斜角などを記録する欄があると良い)。
◇ レンズ加工
◎ 軸出し機・・軸出しとブロッキングを行う機器。
◎ 軸出し・・眼鏡設計に応じてレイアウトを決めること。
◎ ブロッキング・・玉摺り加工機にレンズをセットするためのサクションカップをレンズに吸着させること。
◎ サクションカップの種類・・軸ずれを防ぐためのワイドカップ、強度凸レンズ等の前面カーブが強いもの用、カニ目用の小型サイズなど
◎ ブロッキング時・・レイアウト変更時の偏心量が多いほどブロッキング中心軸とOCのずれが大きくなり厚い方向にズレやすくなる。最近では、レンズ前面が水平を保つような機構の軸出し器が増えている。レンズコートにより滑りやすい場合には透明の保護シールを両面に貼ることでブロッキング時の滑りによるずれやレンズ傷を防止できる。軸出し器のレンズ後面支えのゴムが劣化している場合には交換すること。
◎ プリズムレンズや偏心が大きい場合・・加工機にチャッキングする際には、レンズの両面が平行である事が重要であり、後面のレンズ押さえに均一に力が加わるように可動式のもの(プリズム加工用の可動式タイプ)を使用するか、レンズ後面の薄い方のみにテープを厚く貼るなどの工夫(回転軸に対して傾かないように)が必要。
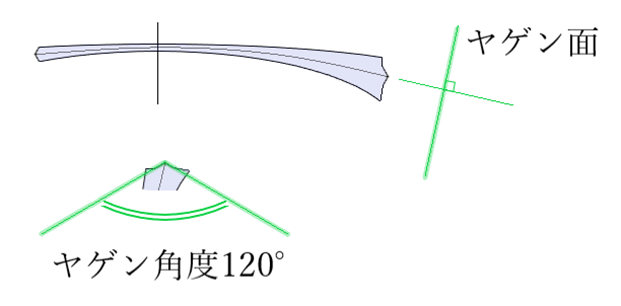
◎ ヤゲンの形状とカーブ・・ヤゲンカーブをフレームカーブに一致させることが、レンズに余計なストレスを与えない枠入れに大切。偏心量が大きくレンズカーブが強い場合には、回転軸から距離が離れているヤゲン面の角度が枠に対して斜めになるため手摺りにより修正が必要。
◎ 各種砥石・・手摺り砥石はセラミック製(目詰まりを起こしやすい)から、現在はダイヤモンド砥石に移行されている。加工時の冷却水排出量は少なくとも多すぎても良くない。削りかすは溜まり過ぎると加工に問題が生じるため切削水は綺麗な状態を保つ必要がある。削りかすは定期的に産業廃棄物扱いとして業者に処理を依頼する必要があり、安易な処分は控える。砥石の長期使用により目詰まりしている場合には加工時間が長くなり玉型形状が狂う原因となり得るため、十分に吸水させた専用ドレス棒で軽く押し当て砥石を研磨する。
◎ プラスチックフレームの枠入れ・・通常、レンズ大きさは外周をフレーム玉形+0.5mm程度大きくする(エポキシ樹脂では直径+1.0mm程度大きくする:CDやFPDが変わることに注意)。小さいとレンズが外れ易くなるが、大き過ぎてもリムが外側に反るため外れやすくなる。枠入れ時には均一に適正に加熱し枠入れ後は自然冷却する(急冷するとフレームの収縮により歪みが強くなる)。
◎ メタルフレームの枠入れ・・加工機でのサイズ指定は玉形直径でリム外周の約1/3に相当する。例えば、枠入れ時のかみ合わせに1mmの隙間がある場合にはサイズを約0.3mm小さくして二度摺りを行うと良いが、小さくなり過ぎることもあるため、手摺りによる修正の方が無難。
◎ 完成眼鏡のチェック項目・・フレームとレンズ表面の外観、レンズ歪、フィッティング状態、レンズ度数のチェックなど。仮に不良が見つかった場合には再作することは、顧客との信頼関係を保つために大切である。
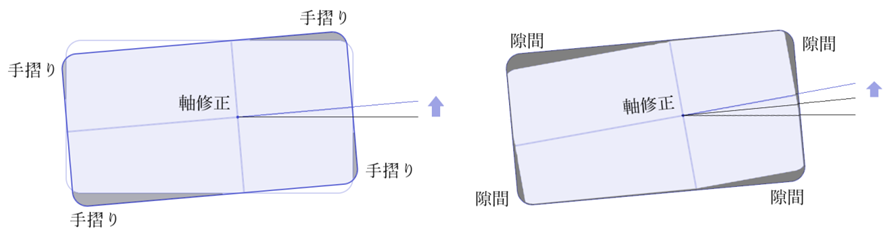
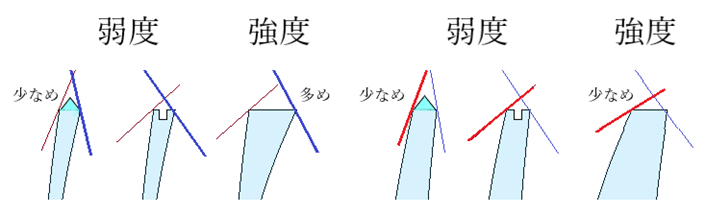
◎ 乱視軸の修正・・例えば、玉形水平度を反時計回り⤴に修正したい場合には、レンズ上の右側↗、下の左側↙、内側の下↘、外側の上↖を削ると右側が上に回転する。この修正ではレンズサイズが小さくなるため、最初に大きめの時に有効。
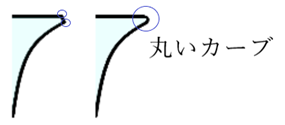
◎ 面取りの角度・・レンズエッジによる指の傷つきやレンズが欠けることを防ぐ目的として、レンズエッジの角度により加減が必要。プラス強度の前面(鈍角)では面取りの必要は殆どなく、マイナス強度の後面(鋭角)では一度の面取りでは角度修正が足りない場合が多く、二面に分けたり、強めの面取り、丸いカーブをつけるようなものが望ましい。
◇ 特殊加工
◎ 溝掘り加工・・溝の深さはテグスの2/3程度にする(テグスの直径0.5mmでは深さを0.3mm程度、直径0.6mmでは深さを0.4mm程度)。一般社団法人日本釣用品工業会による標準直径では10号を0.520mm、12号を0.570mmとしています。
◎ ナイロンレール・・断面だるま型ではフレーム側とレンズ側を間違えずに交換します。(※ フレーム側の溝厚に種類があるため)。ナイロン製は伸びがあり扱いやすいが比較的切れやすい。フロロカーボン製は丈夫で切れにくいが伸びが少ないのでやや扱いにくい。
◎ 金属ワイヤータイプ・・テグス部分が金属ワイヤー製であるものや、カットリムメタルのメタル部分がレンズに食い込む構造の溝幅は1.0mm程度にするものが多いが、リムロックの無いねじ無しフレーム(シートメタルフレーム)加工で溝幅0.5mmなどもあり、慎重にレンズサイズや溝幅や深さを決定する必要がある。レンズの欠けを防ぐため、溝部分の内側を極細丸ヤスリなどで面取りをする方が望ましい。

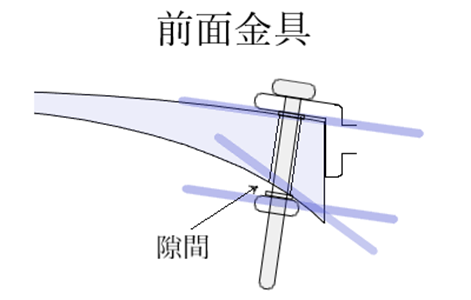
◎ 縁なしフレーム・・フレームにレンズを固定するための金具(穴)の数により、ワンポイント、ツーポイント、スリーポイント、フォーポイントなどと呼び方が変わる。ワンポイントはレンズのブリッジ側にある穴が1つで、バネ性が強いレンズ抑えで支えられる。止め金具が前面にあるタイプは凹レンズに対して加工しやすく、止め金具が後面にあるタイプは凸レンズで加工しやすい。貫通した穴の両端は隙間が無くなるようにトリマーで面取りし、レンズの欠けやネジの歪みなどを防止します。ガラス素材の穴あけ加工では、高温による割れを防ぐ目的で低速回転にし切削面に油を掛けながら行います。
◇ 特殊フレーム
◎ 天然素材の加工・・プラスチック素材のような可塑性や熱による伸展性がほぼ無いものが殆ど。レンズサイズをやや小さめに加工、フレーム全体を均一に熱する、フィッティングがほぼ不可能、素材の劣化によるひび割れや破損など通常素材よりも注意が必要。
◇ 許容誤差
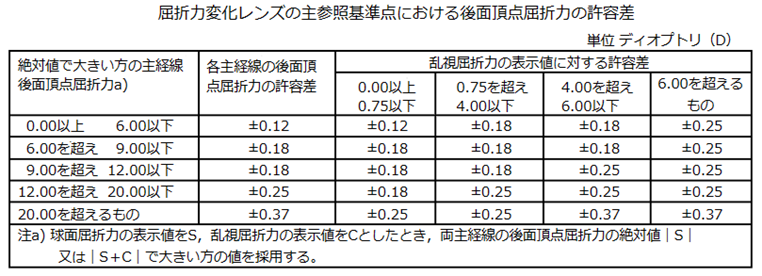
◎ 許容範囲(規格:JIST7313)・・下記の表では、後面頂点屈折力の許容差はレンズ自体の許容誤差、乱視軸方向の許容差は加工後の許容差、加入屈折力又は変化屈折力の許容差はレンズ自体の許容誤差、プリズムインバランスの許容差は加工後の許容差、プリズム屈折力の許容差はレンズ自体の許容誤差をそれぞれ表します。
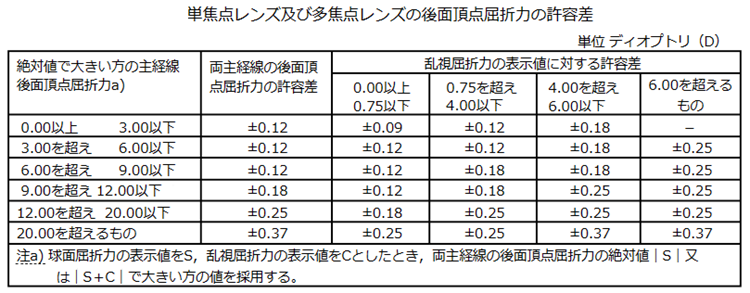
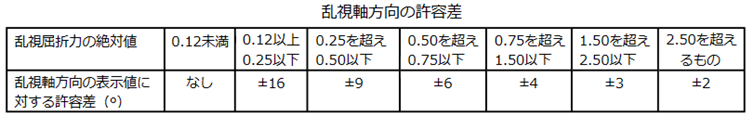

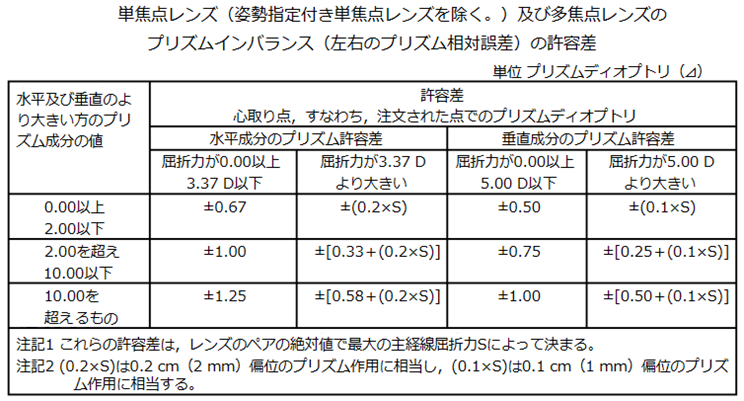
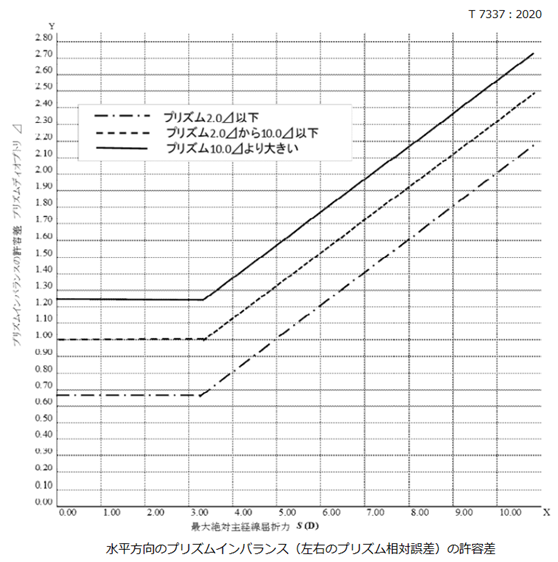
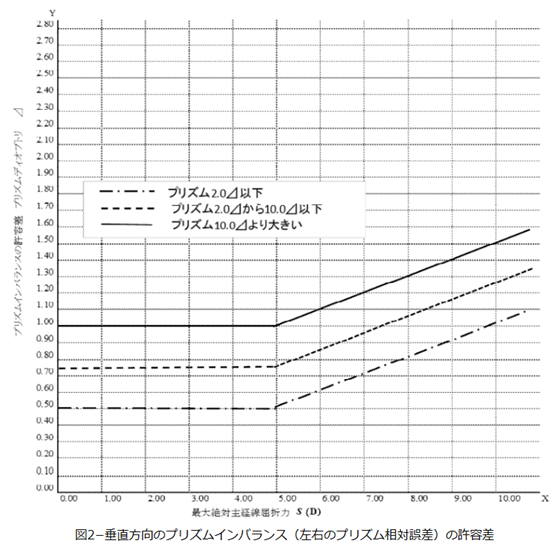
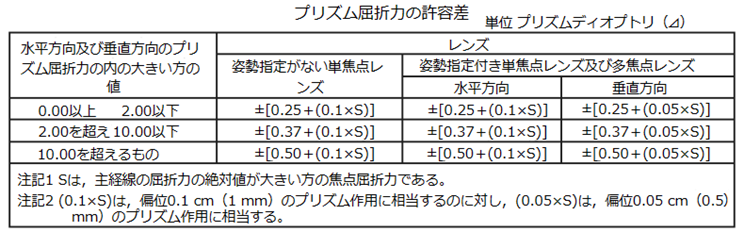
補足:例えば、「S+0.50 C−2.50 Ax20°」では、スコア表記した際にSmax=2.00である。
上の表から0.00以上~2.00以下をみますと→
● 水平方向の許容:±0.25+(0.1×Smax)=±0.25+(0.1×2.00)=±0.45Δ
● 垂直方向の許容:±0.25+(0.05×Smax)=±0.25+(0.05×2.00)=±0.35Δ
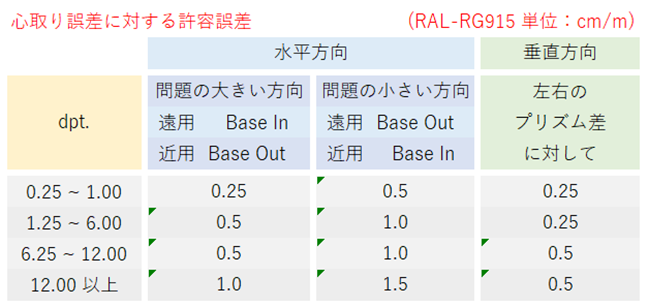
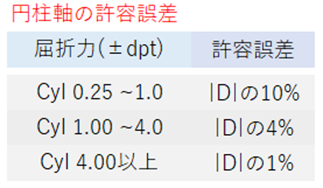
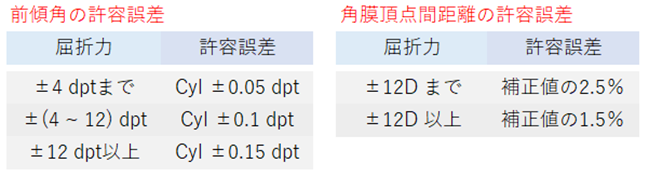
◎ 許容範囲(規格:RAL-RG915)・・
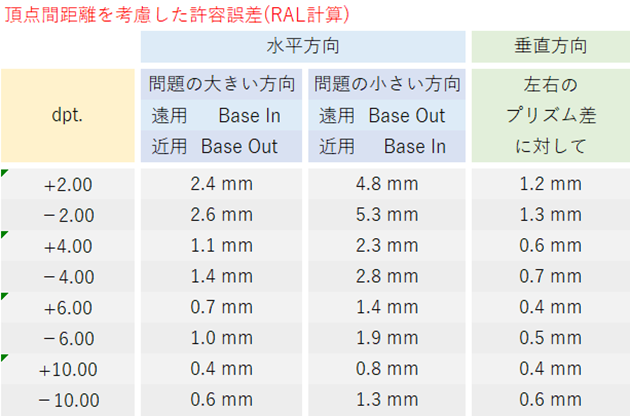
❖ 眼鏡修理
◇ 眼鏡用工具
◎ バフ布の種類・・セルフレーム用は、布がバラバラに重ねられているだけのもの(バフ布は柔らかめ、研磨剤は白棒)。メタル用は布がまとまるように縫われてミシン目のあるもの(バフ布は硬め、研磨剤は青棒)。艶出し用は、少し硬めのフェルト。
◎ バフ用の研磨剤・・一般的には粒子の粗いものから順に赤→青→白→黄色など。1つのバフ布に対して粗さが一定の研磨剤を使用し、粒子の異なる研磨剤を混在させない方が良い。

◎ バフ掛けの注意点・・高速回転であるほど研磨スピードは上がるが、摩擦熱による素材のやけが生じやすくなる。素材をバフに強く当て過ぎると熱を持ち素材が荒れたり、プラスチック素材ではえぐられたりします。研磨剤がバフ布にこびりつき固まっている場合にはバフ掻きなどで表面の毛だしを行います。広い面を研磨する場合には「バフモーター」が適しており、複雑な曲面などでは「ハンドドリル」にて回転数をコントロールし凹凸しないように研磨する。
◎ ヤスリ(サンドペーパー)・・プラスチック部では木工用ヤスリ、金属部では鉄工用ヤスリを使用します。精密作業用にダイヤモンド平ヤスリ、丸ヤスリなどがあると便利です。ヤスリはきり刃を前方向に極力水平にし押すときに力を入れて使います。サンドペーパーでは数字が大きいほど目が細かく、バフ掛けの前に細かいサンドペーパーで面を仕上げておくと光沢を出すことが容易になります。


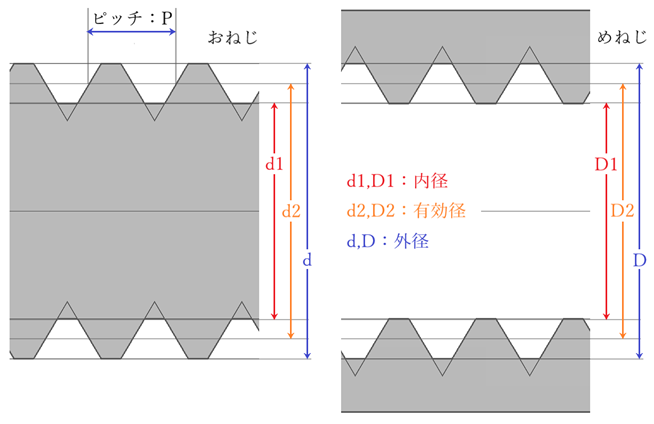
⦿ タップ・・ねじ穴の山をつくる際に加工油を入れ使用します。タップの素材は硬度が求められるため靭性(じんせい:ばね性)がなく脆い。タップを使用する際には、斜めに曲げたり強くねじると折れやすく注意が必要。タップに刻印されている記号の意味は、例えば「M1.7×0.35」とあれば、「M:メートルねじ」、「1.7:ねじの外径」、「0.35:ピッチ」を表します。
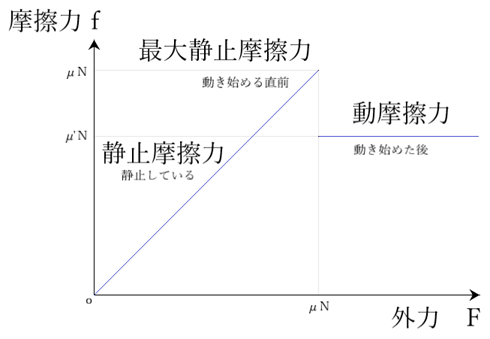
⦿ ドライバー類・・ねじ頭のサイズに合うドライバーを使用し、回す力よりも押す力を強くしないとねじ頭の溝がつぶれやすくなる。静止摩擦力>動摩擦力 から、最初は少し強い力が必要。
⦿ ノギス・・副尺目盛りと本尺目盛が一致する場所を確認することで0.05mm(1/20mm)の測定が可能です。スライダにガタつきが無いこと、外側測定面を閉じた時の目盛が0と一致すること、測定面に隙間が無いことなどを測定前に確認し、測定時では強く挟まないこと、測定面の外側よりも本尺に近い内側で測定するようにし、斜めにしないことなどの注意が必要です。

⦿ 超音波洗浄機・・振動により細かな気泡を発生させ、弾ける際の衝撃波により汚れを粉砕(キャビテーション)する。洗剤のような直接的に汚れを落とすものではない。ダイヤモンドやルビー以外の柔らかい宝石、べっ甲素材、ひび割れたレンズなどでは厳禁。ネジが緩むこともある。
◇ フレームの修理
⦿ ろう付け・・メタルフレームの修理で用いられる「硬ろう」の融点温度は450℃以上。表面が酸化している場合にはろうの乗りが悪く、母材の酸化とろう合金の融解を補助するフラックスを用いる。
⦿ ねじ抜き・・ヤスリでねじ頭に溝を掘る。ねじ抜き用切り込みドライバーを使用する。ニッパーなどで先端を挟んで回す。油をさす。軽くあぶる。超音波洗浄を使用する。小さいドリルで穴を空ける。ねじ抜き機で押し込んで外す・・など。ねじ抜きした後、ねじ山が潰れて空回りする場合にはタップを使用し「ねじ切り」を行う。
⦿ 鼻盛りの3つの方法・・① コート鼻の上から部品を接着する方法。② 光硬化樹脂を使い鼻当て部を少しずつ厚く盛る方法。③ コート鼻部を全て取り除き、平面に処理した上に新しいコート鼻を接着する方法。
堅牢で歪むことがないコート鼻の他、調節可能なクリングスタイプもある。
セルロース系はアセトンに溶け、セルアセチ接着液で本体と鼻盛り部品の双方を溶かして接着が可能だが、TR-90やウルテム、オプチルなどのセルロース系以外では溶剤に溶けないため不可。
紫外線硬化樹脂系接着剤や瞬間接着剤などを使用し、硬化後の白化は防止プライマーで防ぐことが可能。
◆ フィッティング系
❖ フィッティングの目的
◇ フィッティング
⦿ フィッティングの目的・・眼鏡を光学的、力学的、解剖学的、美観的に適切な状態で眼前に安定固定すること。
⦿ フィティングの種類・・
基本調整(陳列前に行われる。入荷した商品フレームを左右対称で違和感がない基本的な形状に調整)、プレフィッティング(決定したフレームとレンズで調整や加工が可能かどうかを確認し、使用目的に応じたレンズ位置に確定させる為の仮調整)、最終フィッティング(加工による歪みやレンズ重量などを考慮した最終的な調整)、再フィッティング(装用中に発生した歪みや破損などを直し、再度適切な状態に戻す調整)

◇ 快適な眼鏡フィッティングの条件
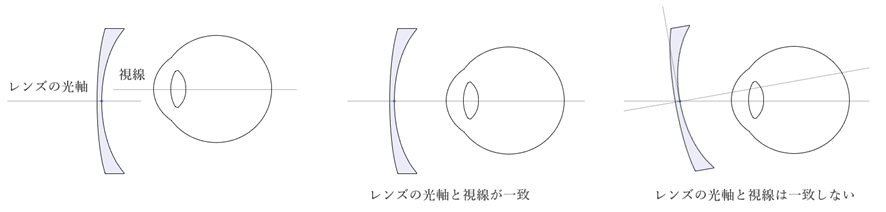
⦿ 光学的フィッティング・・眼鏡レンズは視軸(視線)と光軸が一致しているときが光学的に最も正確な状態。ビジュアルポイント、前傾角、そり角、角膜頂点間距離などが重要。不適切な状態では、快適な視力や視機能を損じる。
⦿ 力学的フィッティング・・安定した頭部への固定が目的。圧力の分散と摩擦力、反作用が発生しない調整。鼻パッドの位置や幅や角度、テンプルの開き幅、テンプルチップの曲げ位置や角度などが重要。不適切な状態では、長期間の頭部固定が困難。
⦿ 解剖学的フィッティング・・快適な状態での頭部への固定が目的。骨や筋組織、血管、神経などの箇所を見極めることが重要。不適切な状態では健康被害が生じる。
⦿ 美観的フィッティング・・イメージ構築に影響を与える調整。瞳孔位置、フロントの傾き、角膜頂点間距離などが重要。

❖ 光学的フィッティング
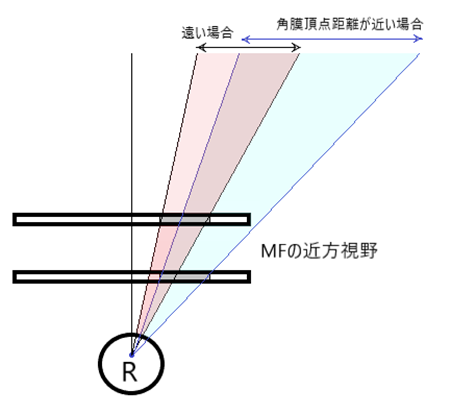
◇ 角膜頂点間距離(vertex distance:VD)
⦿ 角膜頂点間距離とは・・角膜頂点とレンズ後面頂点との距離。眼鏡枠のフロント部の平面に垂直な視軸に沿って測る(JIS T7330)。
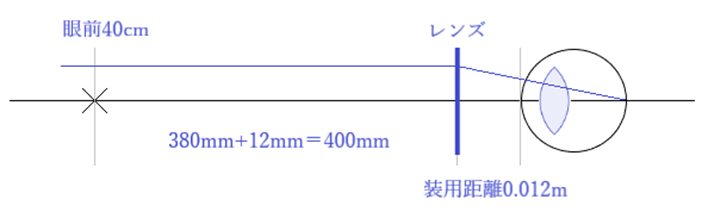
⦿ 通常値・・便宜上12mm(下記の①と②から25−13=12mm)であり、各レンズメーカーのレンズ作製にも12mmが用いられる。
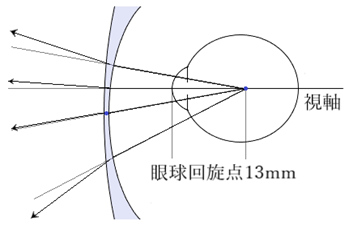
① Carl Zeiss社・・プンクタール(Punktal:医療用具として科学的根拠に基づいた初の眼鏡用レンズ)を開発する際、チェルニングの式を元にレンズ後面からの回旋点を25mmで計算した。
② AllVar Gullstrandによる模型眼・・角膜頂点間距離から回旋点までの距離を13mmとした。
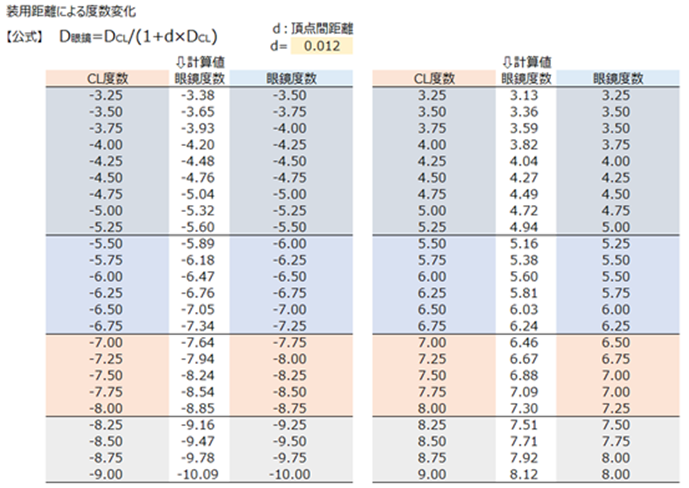
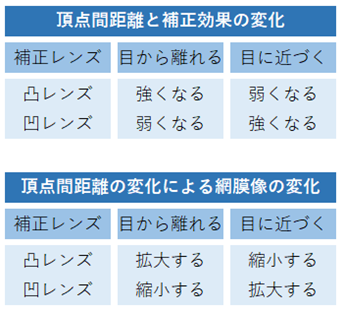
⦿ 屈折補正効果の変化・・頂点間距離が広いとプラス補正寄り、狭いとマイナス補正寄りへと変化する。例えば、コンタクトレンズ度数(VD=0mm)−6.00が、眼鏡(VD=12mm)では−6.50Dの眼鏡度数へと換算されます。計算式はD=D0/(1+d×D0)です。{D:屈折補正効果、D0:屈折度数、d:頂点間距離の変化量(離れる(−)、近づく(+))}
⦿ 網膜像の縮小と拡大・・眼鏡装用時には裸眼時と比べて網膜像が拡大・縮小する。その割合は眼鏡倍率(SM)で示され、1超えは拡大、1未満は縮小を表す。凸レンズは拡大、凹レンズは縮小され、それぞれ角膜頂点間距離が広いほど網膜像の変化は大きくなる。

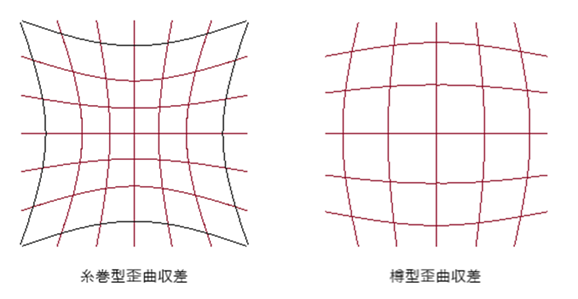
⦿ 網膜像の歪み(歪曲収差)・・頂点間距離が広くなるほど歪曲収差(ディストーション:distortion)が大きくなる。凸レンズでは糸巻型、凹レンズでは樽型。
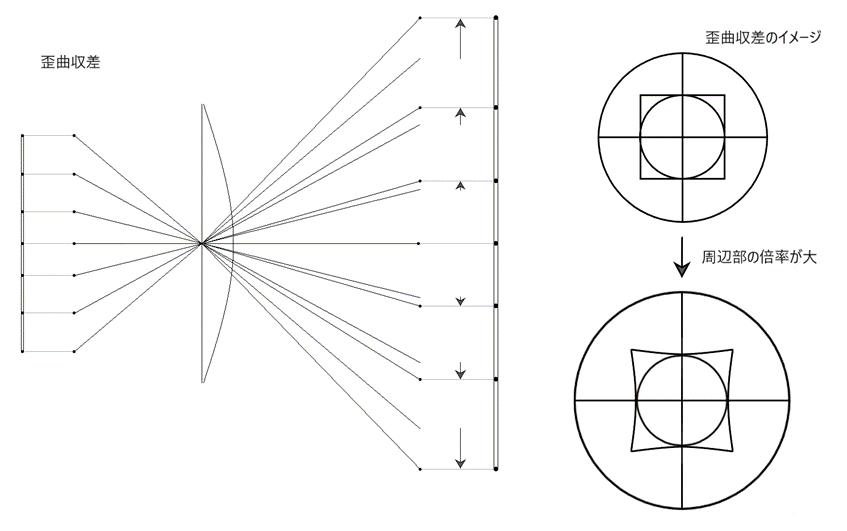
⦿ 注視野の変化・・フレームの玉形形状やサイズにより見える範囲が制限される(フレーム注視野)。角膜頂点間距離が広くなるほど視野は狭まる。また、凸レンズでは像が拡大され視野は狭まり、凹レンズでは像が小さく視野は広がる。
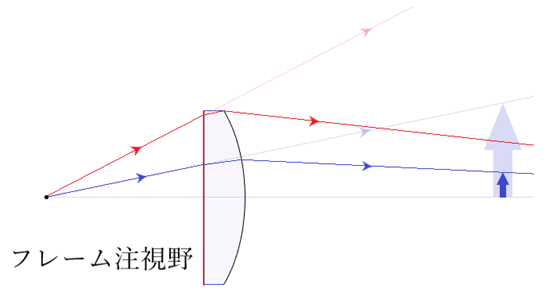
⦿ 近見調節量の変化・・眼鏡補正された眼では正視眼に比べ、凹レンズでは近見時に必要調節量は少なく、凹レンズでは逆に多くなる(調節効果)。
例えば、正視眼が眼前40cmを明視するための必要調節量は2.50Dですが、−8.00Dで完全補正される近視眼が−8.00Dの眼鏡を装用距離12mmで掛けた眼の必要調節量は2.09Dになります。同様に、+8.00Dの遠視眼の必要調節量は3.05Dです。この効果は度数と角膜頂点間距離の影響です。
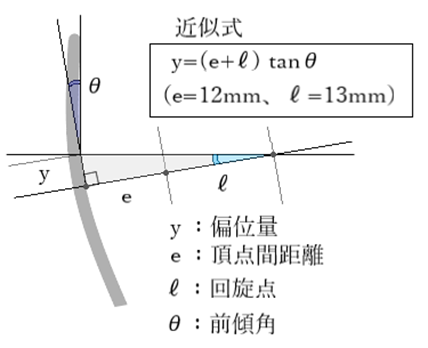
◇ 装用時前傾角(pantoscopic angle)
⦿ 前傾角・・レンズの光軸と第1眼位にある眼の視軸(通常は水平方向)との垂直面の角度(JIS T7330)。実務的には眼鏡装用時のリムがなす角度。
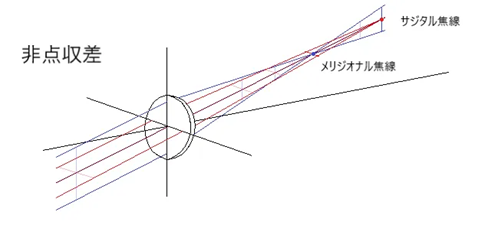
⦿ 使用目的別の通常値・・自然な状態で遠方視をした視軸は水平ではなく約5~10°下方とされている(常用視線)。近方視での目の回旋角度(頭部の傾きを除く)は水平から10~20°傾いた角度が最も多いとされる。そのため、標準的に遠用眼鏡は5°、常用は10°、近用は15°に合わせる。大きくずれた状態では非点収差などの光学的問題が生じる。
⦿ 前傾角のずれによる非点収差・・レンズ光軸と視軸が一致しない(斜交する)場合には非点収差(astigmatism:乱視)が発生しレンズの補正効果が変化する。その補正効果はMartinの式で求められる。
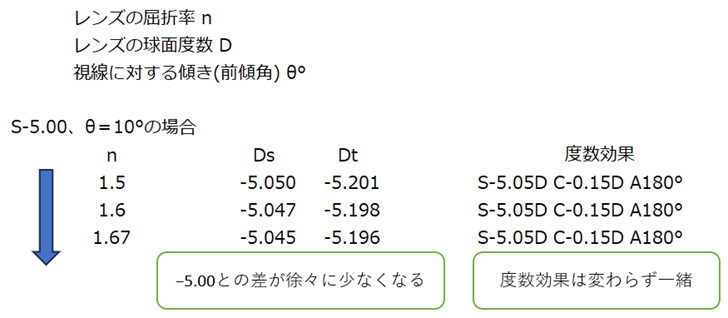
⦿ Martinの式・・Ds=D1×(1+1/2n×sin2θ)、Dt=D2(1+(2n+1)/2n×sin2θ)
[Ds:180°方向の補正効果、Dt:90°方向の補正効果、D1:180°方向の装用眼鏡度数、D2:90°方向の装用眼鏡度数、θ:斜交角]
Martinの式に、レンズ屈折率n=1.5を代入すると、
Ds=D1×(1+1/3×sin2θ)、Dt=D2(1+4/3×sin2θ) となります。

⦿ Martinの式による非点収差の例・・S−5.00、前傾角θ°として、レンズ屈折率の違いによる非点収差を計算したものを以下に示します。
⦿ ビジュアルポイント(visual point)・・視軸とレンズ後面の交点をいう(JIS T7330)。
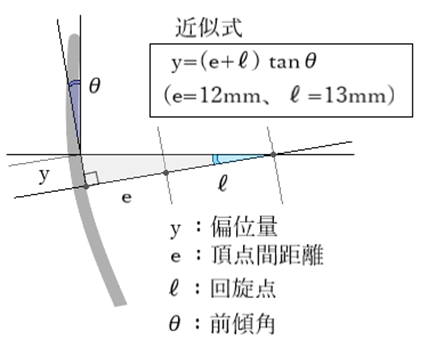
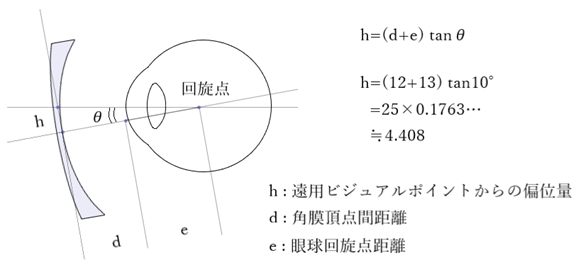
⦿ 遠用ビジュアルポイント(distance visual point:DVP)・・一定条件下で遠方視のために使われるレンズ面上に想定されるVP。通常は、頭を真直ぐにして第一眼位にある状態での視軸とレンズ面の交点。レンズの光学中心は、DVPから装用時前傾角に応じて下方に偏位させる必要があり、その偏位量は近似式 h=(d+e)×tanθ°=25×tanθ° として求めることができます。
◇ そり角
⦿ そり角・・レンズ光軸と視軸を一致させたときの光軸に直交する左右レンズ面の成す角度であり、左右フレームから成るフロント角とは異なる。
⦿ 使用目的別の通常値・・遠用眼鏡では通常180°(左右の視軸は平行であるため)。近用眼鏡では理論上は170~175°(注視距離と瞳孔中心距離により計算)だが、美観的にあまり良くない。
⦿ そり角のずれによる非点収差・・Martinの式により求められる。
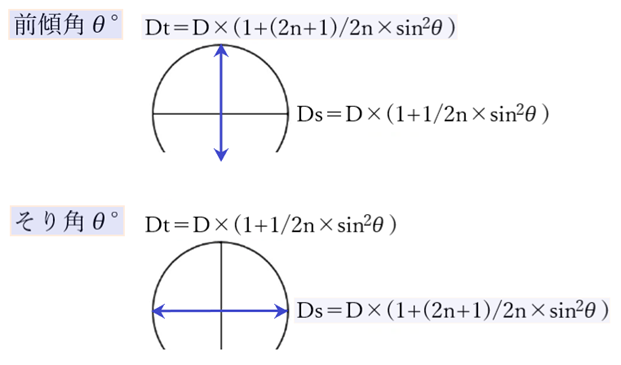
❖ 力学的フィッティング
◇ パッドの調整
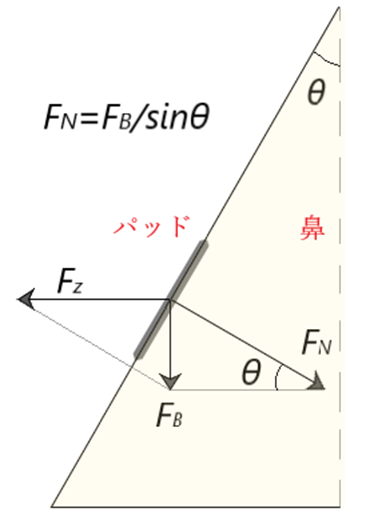
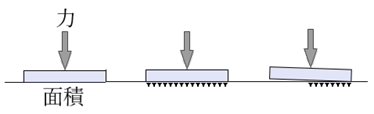
⦿ ビッセルスの公式・・鼻の面に垂直に作用する力FNは、鼻の片側に作用する眼鏡の重量FBで求めることができる。鼻の傾斜角をθとするとFN=FB/sinθ。θが小さいほどFNが大きくなる。また、FBはパッドを広げようとする力FZとFNに分解できる。
⦿ 面積と圧力・・圧力=力/面積の関係性から、パッドは左右均等に面全体が当たるような調整が望ましい。
⦿ パッド芯の位置・・パッド芯の位置により重心の位置が変わり、鼻梁の角度によっても変わる。
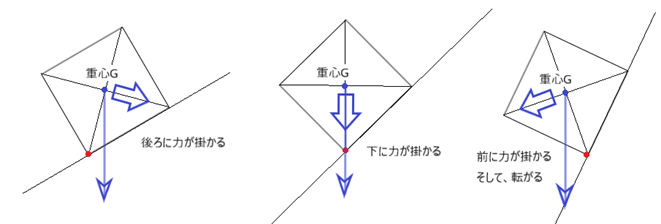
⦿ 重量の変化・・眼鏡重量(フレームとレンズ)は頂点間距離が広いほど重心が前になり増える。
⦿ 摩擦と圧力・・パッドに作用する重力Wは、面を滑り落ちる力fと斜面に垂直に作用する力Nに分解できる。この時のfは摩擦力Fと等しい。静止摩擦係数をμとするとF=μNが成り立つ。パッドを鼻に固定するためには摩擦係数が高い(密着性が良く、面積が広い)パッドを使用し、鼻の傾斜が緩い箇所を選ぶと良い。
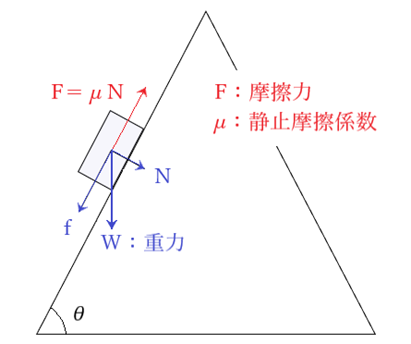
⦿ パッド素材・・素材(アセチ、ポリエステル、ナイロン、シリコンなど)により安定性が変化する。シリコン素材は摩擦係数が高く滑りにくいが、汗や脂を含みやすく汚れやすいので劣化が早い。一方で、アセチ素材やナイロン素材はシリコン素材よりも耐久性は高いがやや滑りやすい。
⦿ パッドの位置・幅・角度・・パッド位置で眼鏡の位置がほぼ決まる。幅が広く、下眼瞼より下部に位置すると美観的に間の抜けた顔の表情になる恐れがある。
解剖学的には、皺眉筋(しゅうびきん)、鼻根筋(びこんきん)や上唇鼻翼挙筋(じょうしんびよくきょきん)、鼻筋の位置を避けた位置(鼻根上方部の筋肉がない三角形の部分)に「ハ」の字に開いたパッドを固定するのが良い。
鼻の上半分は2枚の支柱(鼻骨)があり、下半分は大部分が軟骨で形成されている。パッドは2枚の鼻骨で支え、軟骨を圧迫しないようにする。ずれ落ちによる軟骨への圧迫は、呼吸の妨げや声質の変化、軟骨の変形につながる。
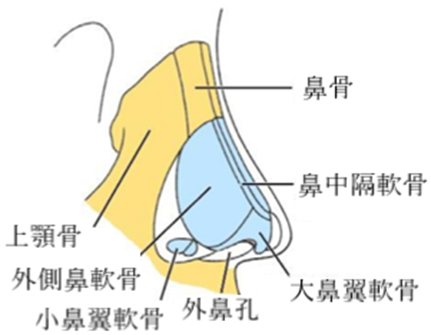
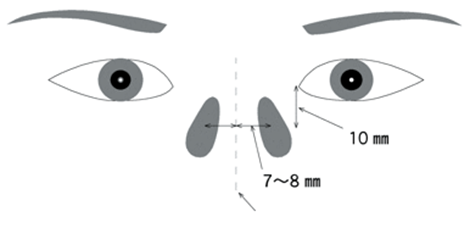
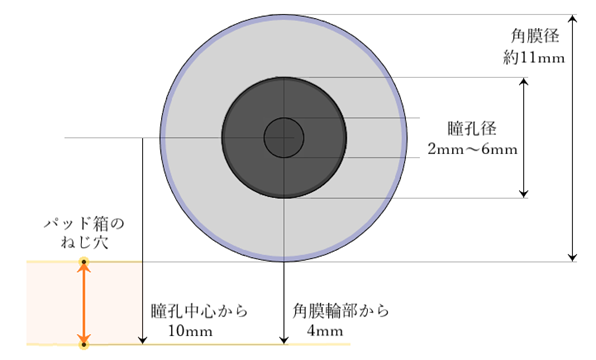
位置の目安は、パッド箱が内眼角より約10mm下方(角膜輪部下端から約4mm下方)、鼻骨稜線より左右にそれぞれ7~8mmの位置(パッドは眼頭を圧迫しない幅14mm~16mm(±2)くらい)。
◇ テンプルの調整
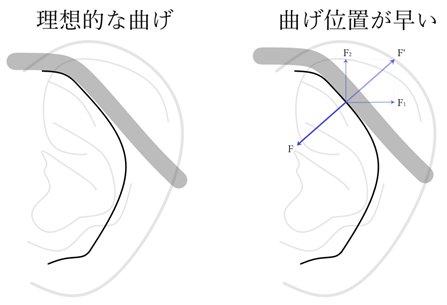
⦿ 作用・反作用・・こめかみ部分の押さえが強いと、抑える力Fに対して反作用F‘が作用し、テンプル幅を広げる力F1と眼鏡を前方に押し出す力F2が発生する。耳介後方の押さえでは、眼鏡を後方に引っ張る力F2となる。そのため、テンプルは耳介頂点より手前では頭部に触れず後方で抱え込むように押さえると良い。


⦿ テンプルの役割・・眼鏡(鼻と両耳の3点で固定)の重量を支える重要な部品。長さが足りない場合には側頭骨への適切な圧迫ができず、眼鏡が下がる原因となる。サイズと素材選びには注意が必要。
◇ テンプルチップの調整
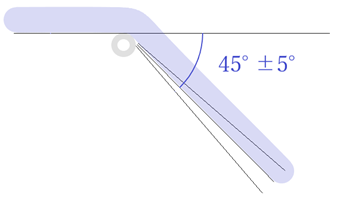
⦿ 耳の付け根と曲げ位置の関係・・耳介の付け根の側頭骨の形状は、下に行くほど狭くなり耳穴付近で少し膨らむ(乳様突起)。テンプルチップは側頭骨に沿わせ、全体で頭部を包み込むように押さえることで下方への反作用の力となる。ただし、テンプルチップの先は乳様突起を避けるようにしなければ、上方へ押し上げる力が作用する。また、曲げ位置は耳介頂点からやや後方にし、斜面には少し隙間を空けるのが理想。角度は大きな丸みをもたせず、約40~50°程度を目安にする。
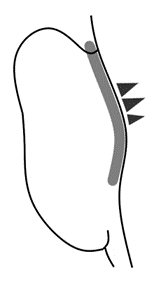
❖ 解剖学的フィッティング
◇ 顔型・頭部の解剖
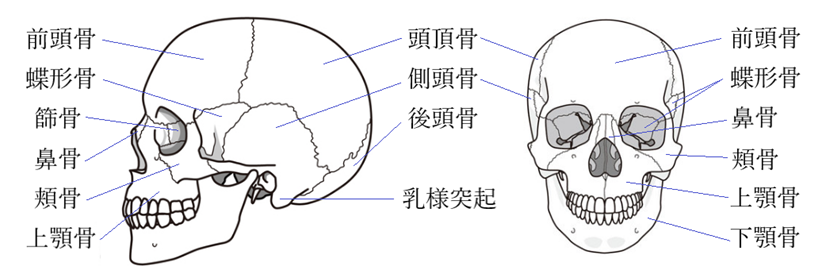
⦿ 頭蓋・・15種(23個)の頭蓋骨から構成されている。
脳頭蓋(6種8個)は[後頭骨1個、前頭骨1個、頭頂骨2個、側頭骨2個、篩骨(しこつ)1個、蝶形骨1個]。顔面頭蓋(9種15個)は[鋤骨(じょこつ)1個、下鼻甲介(かびこうかい)2個、涙骨2個、鼻骨1個、頬骨(きょうこつ)2個、上顎骨2個、口蓋骨2個、下顎骨2個、舌骨(ぜっこつ)1個]。
⦿ 鼻骨と側頭骨・・鼻の上半分は2枚の支柱となる鼻骨があり、下半分の大部分は軟骨。側頭骨は外耳孔をおおうような形で、その面は軽く隆起しており下方につれて内側に曲がる。外耳孔の後方下部には乳様突起が突起している。ずれ落ちたパッドは軟骨を圧迫し、呼吸の妨げや軟骨の変形にもつながる。開きすぎたパッド幅では、目頭の涙点や涙小管を圧迫し涙液の搬出が悪くなる。
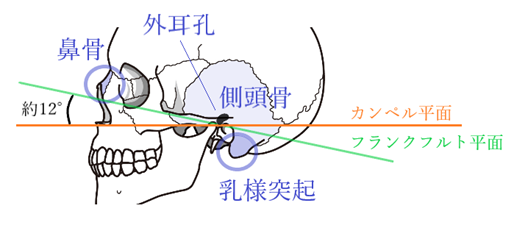
⦿ 耳介部周辺・・耳は軟骨から成り耳介を形成する。耳たぶは脂肪を伴う組織で形成。
⦿ 頭部の血管・・鼻の側面に沿って眼前動脈、眼角動脈・静脈が走っており、パッドで圧迫すると額に頭痛を起こす。耳介前部のこめかみに浅側頭動脈・静脈が走っており、テンプルで圧迫すると側頭部頭頂部にかけて痛みが広がる。耳介後部の後部耳介動脈・静脈をテンプルのモダンで圧迫しないようにする。
⦿ リンパ・・鼻の側面を通る前部リンパ管をパッドで圧迫すると額から眼窩にかけて痛みを生じる。
⦿ 神経・・側頭部の三叉神経、顔面神経、大耳介神経などを圧迫すると、即座に痛みや不快感の原因となり、時間と共に麻痺した感じで広範囲に拡がる。
⦿ 成人の特性・・一般的に顔の成長は40~45%が5歳までに完了し、10歳では80%といわれている。20歳頃までに完了した成人は、顔幅、耳の奥行き・高さ、眉の高さ、眼の位置などが左右で異なる場合がある。調整時には個々の特性に合わせ、テンプルチップの曲げ位置、側頭骨への沿わせ具合などを変える必要がある。
⦿ 幼児・学童の特性・・顔の縦横比は、成人よりも横幅が広い。眼の高さは顔面水平中心線より下方に位置し、鼻根部が両眼を結んだ線より低い。皮脂の分泌量が障害で最も少ない時期にあたり、皮脂膜に殆ど覆われなていない為に柔らかくデリケート。変形や炎症が起こりやすい。鼻が小さく、低く扁平であるため眼鏡の固定が難しいため慎重を期す。
⦿ 顔の非対称性・・左右の顔幅の差が4mm以上は約51%、2mm以上では約69%。
⦿ PDの平均値・・成人男子は64.5mm、成人女子は61.5mm。
❖ 美観的フィッティング
◇ フレーム装用時の美的要素
⦿ 黄金比と白銀比・・黄金比は1:(1+√5)/2 、近似値は1:1.618で約5:8。白銀比は1:√2 、近似値は1:1.414で約5:7。黄金比(38.2:61.8)と白銀比(41.4:58.6)から約4:6が一般的にバランスのとれた比率といえる。
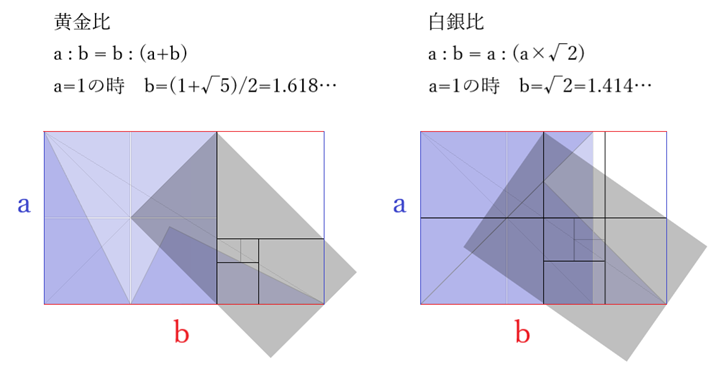
⦿ 眼鏡のフロント部の上下幅・・眉から顎までの長さの1/3程度を基準とする。眼鏡の上下幅が狭いと細長い顔、スマートな印象となる。上下幅が広いと短い顔、キュートで小柄な印象となる。
⦿ 眼鏡のフロント部の横幅・・眉尻にかかる左右の鉛直線間の幅を基準とする。眼鏡の横幅が狭いと顔が膨らんで大きく見える。横幅が広いと顔は小さく見えるが顔の質量感が増え、肩幅を狭くみせるため頭身のバランスが変わる。
◇ 装用位置・高さ
⦿ 黄金比と白銀比からの比率2:3から、眼鏡の装用位置を瞳孔基準として玉形高さの底辺から3/5の位置に瞳孔中心が位置するようにするとバランスが良い。装用位置が高いと怖い印象、低いと柔らかいが間の抜けた印象になる。眉基準(眼の位置が分かり難いサングラスなど)では眉頭から3/5位までが1/3隠れる高さを基準とする。

◇ フロントの水平
⦿ フロントの水平・・眼や眉、耳の高さが左右で異なる場合には眼鏡は傾くが、基本的には左右の瞳孔中心を結んだ線とフロント(3/5の水平線)を平行に合わせる。但し、眉とフロントが平行になるように合わせた方が装用者は納得しやすいので、眉に合わせる方が一般的。濃い色のサングラスでは眉に合わせる。
◇ 調整状態による印象
⦿ 頂点間距離・・離れると鼻が低く平坦な顔、間の抜けた表情に見え、眼鏡が不安定に感じる。近いと鼻が高く彫りが深く見えるが、顔に近いため暑苦しく感じる。
⦿ 前傾角・・角度が深い(きつい)とシャープな印象、きつく怖い表情に見える。浅い(ゆるい)と柔らかい印象、間の抜けた表情に見える。
❖ フィッティングの実務
◇ 基本的な工具の使い方
⦿ ドライバー(ネジ回し)・・空回りによるねじ頭やビット先が潰れないように押しながら回す。ねじを固く締めたいときなどには対象物を作業台にあてがうなどし、ねじ頭を上から押さえつけて行う。ビット(刃先)は潰れたり欠けたりすることもあり、そのままでの使用はねじ頭を潰してしまうため消耗品と考える。
⦿ ナット回し・・ドライバーのように押さえつけて回す必要はない。ねじ締め台を使用することで安定し、フレーム破損を防げる。
⦿ ヤットコ(プライヤー)・・使用時に繊細さを要求されるものと、力を込めるものに分類される。小ぶりで軽いものは繊細さに向き、大ぶりで重いものは力を込めたり保持用に向く。正しい握り方は人差し指と中指、親指とで握り部を挟み、薬指と小指を内側に入れ、必要に応じて小指を外側に掛けて開閉する。人差し指を内側に入れて負傷しないように注意する。先細の先端形状が平(ひら)は掴む・保持する働きを持ち、丸(まる)は支点と作用点で曲げる働きを持つために先端が丸い。先丸で掴むとパーツに傷を付ける可能性がある。指を道具として使うことも視野に入れて調整を行うと良い。パッド調整では、クリングスを調整した後でパッド面の調整という順番で行い、動かす箇所と動かさない箇所を決め「手首のみの回転」を基本の操作とし、回転軸をイメージする。テンプル開き幅調整用、テンプル傾斜角調整用、リムロック固定用、カーブ修正用など用途に応じて様々なヤットコがある。
⦿ ヒーター・・ニクロム線を用いたヒーター(高温が必要な鼈甲素材などで使用)よりも、温度が上がり過ぎない発熱素子を用いた電子ヒーターが一般的。テンプルを暖める際には、まんべんなく熱が伝わるように回転させたり、少し動かしながら行う。プラスチック素材は熱可塑性素材であり、加熱され柔らかい状態から冷えて形状が固定する性質があるため、加熱が不十分な状態で曲げると徐々に元の形状に戻ろうとしてしまう。内部まで熱が伝わるように低温でゆっくり加熱するのが重要。加熱により固定鼻の変形、埋め込み丁番の緩み、テンプルチップの先端の浮き出しなどに注意。
◇ 眼鏡フレームの型直し
⦿ フレームの型直し・・修正箇所以外の変形を防ぐため、新品フレームではデモレンズを外さないで作業を行う。設計図が分からないので、フレームの美しい形やバランスのとれた形を想像出来るように目を養うことも基本点検業務の目的となる。
⦿ ねじの緩み・・各部ねじ(リムロックねじ、丁番ねじなど)が締められて初めて正しい形状が現れる。丁番ねじはテンプル自身の重みで開閉しない程度に緩くなっている必要がある。
⦿ 左右玉形の傾き・・フロントを正面から見た時に、左右が対称でなければならない。
⦿ フロント部のねじれ・・フロントを上下から見た時に、上下リムの重なりが左右対称でなければならない。
⦿ フロント角・・フレームを上下から見た時に、ブリッジを基準にしたリムの角度が左右対称でなければならない。智側の左右リムを結んだ直線に対して、ブリッジ付着部のリムが3~5mmほど前に出るのが良い。
⦿ テンプルの平面投影形状・・フレームを上下から見た時に、テンプルが左右対称でなければならない。デザインにもよるが凹んでいるのは良くない。膨らんでいるものは、膨らみの頂点が左右対称でなければ、力の伝わりが不均等となる。
⦿ 製造時のプレス・・製造された段階で金属疲労は既にあるため、再度強い力を一度に加えると更なる金属疲労で折れる可能性がある。そのため、変形させる力を一気に加えるのを避け、徐々に加える。
⦿ テンプル角・・左右等しく5~10°が標準である。調整時に丁番部のかみ合わせ(合口)に楔状の隙間を付けて角度を修正するのはあまり良くない。
⦿ テンプルの折り畳み時の重なり・・両テンプルがひとつに重なるのが理想(幅や厚みに左右される)。
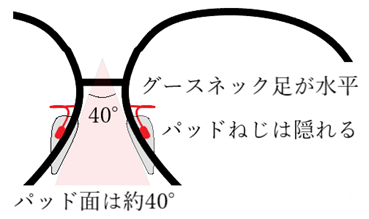
⦿ パッドの位置と傾き・・正面から見た時に、パッドの高さ、左右位置、面の傾きが左右対称でなければならない。パッドねじは正面からリムに隠れて見えない位置が美しい。グースネックでは上部U字部が水平が良い。
◇ 歪んだ眼鏡フレームと掛かり具合
⦿ イヤポイントの左右差・・イヤポイント(テンプル軸とチップ軸の交点)が高い側のフロントが下がり、低い側が上がる。ブリッジ、リム、智、テンプルなどの歪みが原因。
⦿ イヤポイント長さの左右差・・下曲げ位置が短い側のフロントが上がる。場合により頂点間距離が短くなり反対側の鼻パッドが強く当たる事に繋がる。下曲げ位置が長い場合には、眼鏡が下がりやすくなり、頂点間距離が長くなる。
⦿ イヤチップの下曲げ角度・・下曲げ角度が大きい側のフロントが上がる。下曲げ位置が短い場合と同様のことが起こる。
⦿ テンプルチップ先端の面・・内面の向きが後頭部の接触面に平行にならない場合には、眼鏡のずれ落ちや痛みの原因となる。
⦿ 両テンプルの開き幅・・頭部に対して広い場合には眼鏡がずれ落ちやすくなるが、狭い場合にも凹状に外反りし、ずれ落ちやすくなる。
⦿ テンプルの開き幅の左右差・・適正状態よりも開いている側の頂点間距離(VD:Vertex Distance)が短縮され、逆側のVDが延長される。
⦿ テンプルの角度・・装用時前傾角が大きくなると、イヤポイントに対して鼻パッドまでの距離が近くなるため、耳や鼻に食い込むよう状態に変化する。合わせるフロント角の違いでイヤポイント長さを変える必要がある。
⦿ 左右パッドの間隔と高さ・・広いと眼鏡が下がるかVDが短くなる。眼鏡が下がる場合にはVDが長くなる。クリングスが潰れた場合でも同様の症状が起こる。基本的には、パッドの状態はフロントの傾きに影響しない。
⦿ パッド面の向き・・接触面に平行に接していない場合には、十分な摩擦面積が得られず眼鏡のずれ、痛み、瘢痕(はんこん)を生じる。
⦿ 丁番開閉の固さ・・固いとフレームの変形や破損の原因となる。ねじの締め過ぎ以外にも、汚れの付着や錆びなどで丁番が固くなることもある。緩い場合にはテンプルが上下にがたつき掛かり具合が不安定になる。
◇ フレームタイプごとの型直しの注意点
⦿ 新品フレームの基本点検・・見た目が良く、掛けやすければ良い。細部にこだわり過ぎてヤットコなどで傷を付けないように注意。
⦿ 使用後の型直し・・変形など認められない場合でも軽率に手を下すことは厳禁。材料疲労の蓄積を考慮し、リム線などの亀裂などをしっかり確認してから修正作業に入る。装用者自身が「歪めてしまった」という認識の有無が、その後の作業の難易度に影響し、認識がある場合には最小限の傷は容認されやすい。
⦿ メタルフレーム・・智やブリッジの修正は、リアルレンズを取り外して行うのが原則。パッド面の修正はヤットコで金属部を保持し指で動かす方法もある。
⦿ プラスチックフレーム・・製造後日が浅い場合は熱可逆性が高いのでヒーター加熱のし過ぎに注意し、長期在庫や使用開始後などは紫外線などの影響で硬化しているため低温で時間を掛けて行う必要がある。長期使用後のレンズの取り外し困難な場合もあり智の調整の難易度は高い。合成樹脂のものでは調整困難な製品もある。
⦿ 溝掘り、縁なし・・溝掘りフレームのリムバーに智がある製品は、構造的にテンプルの開き角や傾斜角の修正が智で行うのが難しいことがあり、その場合にはテンプル丁番直近での形状変形修正も視野に入れる。ツーポイント縁なしは、少しの修正で済む場合にはねじ部を掴む専用ヤットコを使用し直接レンズに力が加わらないようにし、大きく修正する場合には一旦分解して修正し再度組み立てる。
◇ 特殊眼鏡フレームの型直し
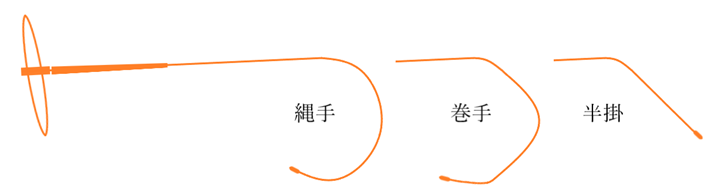
⦿ 巻つるフレーム・・巻手は耳介付け根の形状に合わせて3箇所に曲げがあり耳介に沿いやすい形状。縄手は縄しん(ばね上の金属)が大きな円を描くように耳介を抱き込む形状。縄手の巻き込みを強くしたい場合には、丸い棒で縄しんの内側をこするように棒を引くと丸みが小さくなる。
⦿ ばね丁番フレーム・・テンプル傾斜角やテンプル開き角の調整は智の部分で行い、合口付近で行うとばね部の破損に繋がる。ばねの強さが左右均等でない場合には左右のVDに違いがでるため、左右テンプルの開き角を個別に調整しなければならない。
⦿ 超弾性金属フレーム・・テンプル部がこめかみに触れて外側に反らないようにテンプル幅を少し広めにし内側にカーブをつけるように調整する。ブリッジ部が超弾性のものではそり角が逆そりにならないように注意する。
⦿ 超弾性樹脂フレーム・・ポリエーテルイミド(ウルテム)、ポリフェニルサルフォン(RADEL:レーデル)、ポリアミド(PA90)、クリスタルイミドなどの樹脂素材は加熱による調整が難しいため、販売前に頂点間距離の左右差やテンプル幅、前傾角などを事前に確認することでクレームの発生を防ぐことが可能。
⦿ 鼈甲フレーム・・熱伝導が悪く、低温では弾力性が殆ど無いため時間を掛けて内部まで十分に温める必要がある。急激に温めるとしわが入る。温めと冷却の繰り返しや、大幅な形状変更では鼈甲材料の継ぎ目に亀裂ができることもある。水蒸気での加熱では艶落ちがあるためバフ掛けの仕上げが必要であるが、コートを施した鼈甲ではコート剥がれが起こるため行わない。
⦿ バッファローホーン(水牛の角)・・軟化温度は約200℃であるため、電子ヒーター(最高温度は約140℃)では軟化困難。電気コンロなどの電熱ヒーターが望ましいが温め過ぎると縮む。曲げた後は水で急冷する。
⦿ 竹木(ちくぼく)素材フレーム・・オーダーメイドで装用者の顔に合わせて作られることが多い。既製品として流通しているが基本的には調整ができない。
◇ フィッティングの確認・手順・方法
⦿ 調整の手順・・全体から細部へ、前方から後方へ。眼鏡の掛け外しを調整者が行うことで、力の変化などの調整時に役立つ情報を得ることもできる。例えば、テンプルを軽く持って直線的にゆっくりと差し込んでいき、テンプルチップ先端が頭部幅の最も広い耳介頂点に達するまではテンプルが押し広げられる抵抗感の高まりがある。耳介頂点を超え耳介裏の斜め下方にテンプル先端を送り込む時には、抵抗感が抜けながら眼鏡が後頭部に引かれるような感覚が良い。無理に押し込む力が必要な場合には、眼鏡が逆に前に押し出される力が作用している。
⦿ フィッティングの準備・・デモレンズに目安の基準線(玉形高さの底辺から3/5の位置)を水平に引く。PD(遠用、近用)に合わせて垂直に線を引き、2mm間隔で数本の目盛りを小さく付ける。
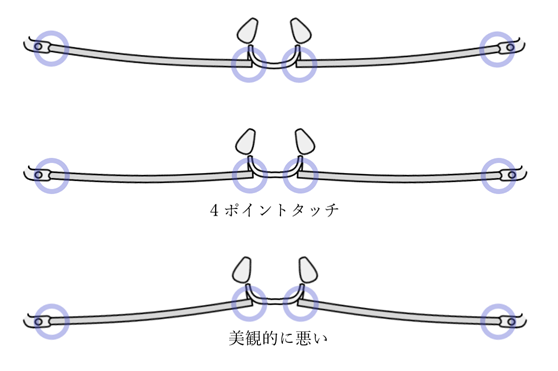
⦿ そり角の確認・・左右リムのそれぞれ耳側と鼻側の計4箇所が直線上に並ぶ位置状態(4ポイントタッチ)を美観的な限界とする。例えば、近用のそり角を合わせる場合に左右リムの耳側が鼻側より前方にあると美観が悪い。
⦿ テンプルの開き幅の確認・・イヤポイント部の、テンプル内面の左右間隔距離は、固く弾力性の少ないテンプル素材では左右耳介頂点間の幅から0.5~1cm程度狭くし、柔らかくしなやかな素材では2~3cm程度を目安として狭くする。耳介頂点間の幅は顔幅測定器などを使用すると正確に測れる。

⦿ フロントの傾き(正面からの水平)の確認・・基本は左右の瞳孔中心を結んだ線を基準に合わせる。その結果、眉毛に対しての傾きを装用者が気にする場合には、光学的に無理がない範囲内で装用者の納得のいく状態に合わせるのが賢明である。
⦿ 装用時前傾角の確認・・装用者が自身の眼の高さを水平視した状態を側方から見る。前傾角の標準は遠用単焦点、遠近両用、中近両用は5~10°に合わせる。近用単焦点、二重焦点、近々両用は15°に合わせる。耳の高さが低いなどの理由から後傾の状態となる場合には、特に累進屈折力レンズには不具合が生じるため、前傾に近づくように調整をする。玉形の上下幅が大きいフレームでは、眉や頬に触れないように注意する必要があり、場合によっては前傾角が作れないこともある。
⦿ フロント部の高さ・・瞳孔中心の位置は、玉形の大きさに関わらず正面から見て玉形高さの3/5の位置。フロント部の調整は、先ずはパッド幅を適正に合わせ、次にその幅を変えずにパッド位置を上下に調整するのが基本。
⦿ パッド位置の確認・・パッド箱のネジ穴の上下位置は、高くても角膜輪部下端、低くても角膜輪部下端から4mm下方(瞳孔中心からだと10mm下方)を目安とし、パッド幅は12~18mmを目安とする。可動パッド面の調整は、パッド上部がやや先に接するぐらいが良い。
⦿ 頂点間距離の確認・・販売時のフィッティングでは、リム上下を結んだラインと直交する距離を側面から見てメジャーで測る。
⦿ テンプルチップの曲げと抱き込みの確認・・テンプルチップが耳介付け根に接触せず、耳介頂点の1~2mm後方から付け根に沿って曲がり、耳介後方の側頭骨へテンプルチップが均一に接触し適度な力で押さえているかを確認する。この時、下方に向かって内側に抱き込むと同時にチップ先端は乳様突起に触れないように少し外側にS字カーブを描くような状態が良い。チップ先端の外側への逃がしを付ける際には、芯金端部がチップ先端から露出しないように注意する。眼鏡を少し前に引っ張り、大きな遊びが無いかを確認し、軽く持ち上げ降ろした際に左右でズレないかをパッドへの当たり方で確認する。理想は、調整者が余分な力を加えずに眼鏡がひとりでに望む位置に納まっていくこと。
◇ 小児眼鏡のフィッティング
⦿ 小児と成人の違い・・小児眼鏡では、屈折・調節・眼位異常補正の目的以外にも、正常な視機能発育のためにも使用されることがある。小児の視機能は6~8才ぐらいで種々の両眼視機能が安定し、この発展途上で視覚を阻害する要因があると正常な発達が阻害される。小児では特にフレームの正しい選択や正確なフィッティングが必要とされる。
⦿ 玉形選択・・小児の視点は大人に比べて低く上方視が多い。玉形は上方への注視野が確保された形状が必要。
⦿ パッド選択・・小児の鼻根は低いため、パッド位置はリムの下方にあるフレーム選択が良い。プラスチックフレームでは、鼻盛り・削り落としなどの整形も考慮する。
⦿ ブリッジ・智・テンプル選択・・ねじれ、歪みなどが生じ難い堅牢(けんろう)なものが良い。テンプルチップは耳介全体を固定する二段曲げの巻手や縄手のタイプも良い。
⦿ レンズ選択・・軽さ・安全性・耐久性を考慮する。軽く割れにくいプラスチック素材、耐キズコートが良い。凸レンズでは、最小必要径による外径指定や、プラス乱視軸180±30°であればオンライン薄型加工により重量や厚み軽減を図ることが可能。高屈折率レンズの選択で薄くすることも可能。
⦿ 高AC/A比の内斜位(輻輳過多型内斜位)の小児用多焦点眼鏡・・近見が遠見より10Δ以上の残余内斜視が残るものは、近見時にプラス度数を付加し調節を抑制すると良いとされる。一般的には二重焦点レンズのEX(エグゼクティブ)か小玉付きを使用(小玉端点を瞳孔中心の1mm下方に設定することが多い)するが、累進屈折力レンズを処方される場合(フィッティングポイントを瞳孔中心の2mm上方に設定することが多い)もある。この場合のレイアウトは処方医師と連絡をとり確認することが望ましい。

❖ ビジュアルポイントの確認
◇ ビジュアルポイント
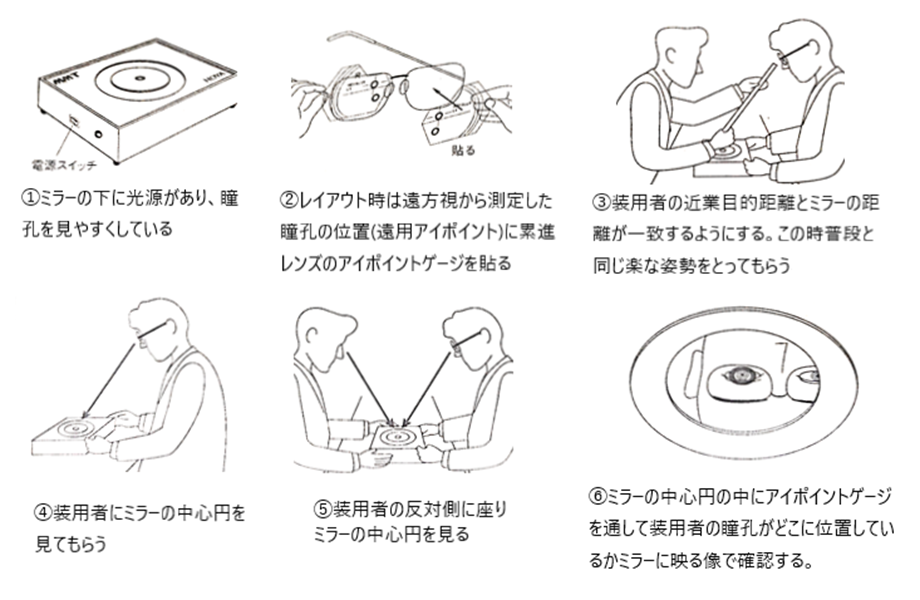
⦿ ビジュアルポイント・・装用者の第1眼位(真直ぐ前方を見ているときの眼位)の平行視線の瞳孔中心位置を玉形上に投影した点。フィッティングの準備段階でデモレンズ上にマーキングした玉形上下幅3/5の高さにある水平線と遠用PDの垂直線を基準に、レンズ光学中心の位置(心取り点:Centration Point)を決定するために遠用ビジュアルポイントを確認します。
⦿ 遠用ビジュアルポイントの確認・・装用者が正面と思う向き(測定者が思う正面ではない)に合わせ、50~60cm以上離れた距離(ビクトリン法:平行視線が得られる距離が50cm以上)から同じ目の高さで確認する。ペンライトを瞳孔中心の下方からと側方から当て(直接眼に当てない)、角膜反射の位置のずれで確認するとわかりやすい。デモレンズに正しい位置をマーキング出来たら、その位置から用途に応じてCPを決定する。例えば、前傾角に合わせて2.2~4.4mm下方(25×tan5°≒2.19、25×tan10°≒4.41)など。
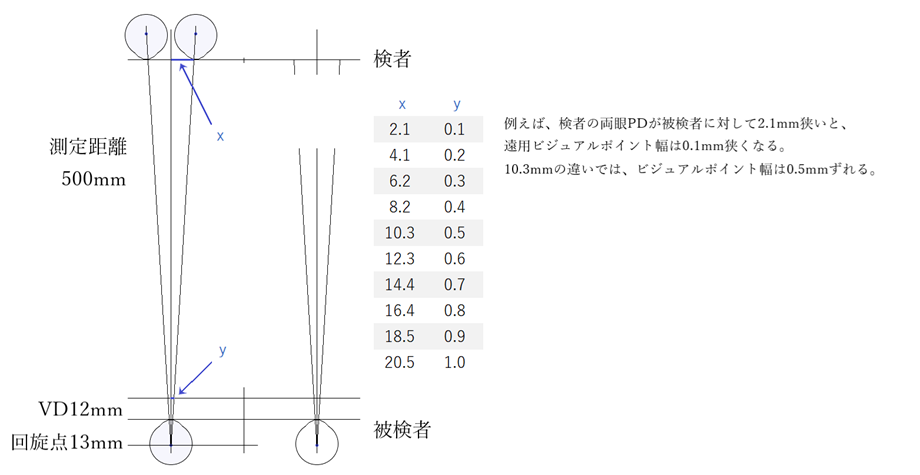
⦿ 近用ビジュアルポイントの確認・・遠用ビジュアルポイントを基準として、4.4mm~9.1mm下方(25×tan10°≒4.41、25×tan15°≒6.70、25×tan20°≒9.10)に近用CPを設定します。
⦿ 左右ビジュアルポイントの差・・ビジュアルポイント上でプリズムが発生しないように、左右を各々別々にビジュアルポイントを測定します。
◇ 遠用ビジュアルポイント(Distance Visual Point:DVP)
⦿ 瞳孔位置・PDとの関係・・左右眼のビジュアルポイントのずれによりプリズムが発生するが、斜位の補正目的で敢えてPDを変えると非球面設計レンズでは収差が発生してしまうので行ってはならない。基本的には左右眼を別々にビジュアルポイントを測定すること。遠近両用と中近両用ではVPとFPが一致するが、遠用単焦点ではCPはDVPから25×tanθ[θ:傾斜角]下方に設定する。遠用眼鏡5°は2.2mm下方、常用眼鏡10°は4.4mm下方、近用眼鏡15°は6.7mm下方など。
◇ 近用ビジュアルポイント
⦿ 近用ビジュアルポイント・・下方視線の瞳孔中心位置を玉形上に投影した点。
⦿ 下方回旋・・近方視の際には、頭部が下方へ傾斜(約30°)し、その補えない下方への眼球運動。近用単焦点では下方回旋角を15°(CPは6.7mm下方)とし、二重焦点では下方回旋量を9mmとするが、累進屈折力レンズの主流である12mm前後では下方回旋量がそれとは異なる。
⦿ ミラー法での確認・・目標シール中心よりも瞳孔中心が両眼ともに上にずれる場合は「頂点間距離が狭い」「前傾角がきつい」「眼の下方回旋が少ない」など。瞳孔中心が内側にずれる場合は「頂点間距離が広い」「前傾角が緩い」など。瞳孔中心が片眼ずれる場合は「左右のPDが違う」「DVPが違う」などが考えられる。
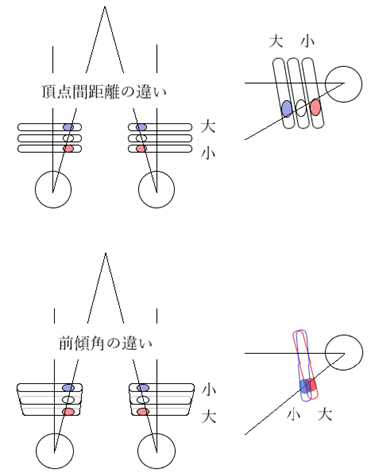
◇ 各項目とビジュアルポイントの関係
⦿ 優位眼(利き目)・・一般的には、身体の正中線に視物を置き近方視するが、優位眼側に偏らせて近方視する場合があり、その多くは自覚していない。累進屈折力眼鏡では、装用者に視物を正中線に持っていくように指示するか、左右別々でインセット量を変えて注文するかの対応が必要。
⦿ 下方回旋力・・眼球運動における下方回旋の能力は約20°である。ミラー法による近方ビジュアルポイントが、頂点間距離や前傾角を適正に調整しても上方にある場合には下方回旋力不足と判断する。対処法としては、視物の位置調整(無理なく下方回旋を促す目的として視物を現状よりも下げて手前に引くことを説明する)と、累進帯長が短いタイプの選択など。
⦿ 角膜頂点間距離・・装用者の使用目的により設定されたVPを通過する視軸に沿って測定される。
⦿ 装用時前傾角・・装用者の使用目的により変化する視軸に対してレンズ面が直交するように調整する。VPは装用時前傾角に合わせてDVPから25×tanθ[θ:傾斜角]下げた値で調整される。(例:遠用眼鏡5°は2.2mm下方、常用眼鏡10°は4.4mm下方、近用眼鏡15°は6.7mm下方)。
⦿ 近用眼鏡のそり角・・そり角に対するVPの調整は、近用VPの際に行われる。そり角はおよそ170~175°となる。
⦿ 近用PD・・水平方向の近用VPは以下の公式で求める。
⦿ 視線が合わない原因・対処法・・眼位異常などでVPの測定が困難な場合には、被測定眼を遮蔽し測定眼を第1眼位にして行うと良い。
❖ フィッティングの種類

◇ プレフィティング
⦿ プレフィティングの3ステップ・・①テンプル開き幅、テンプル傾斜角の調整。②パッド調整。③テンプルチップの調整。美観的なフィッティング、力学的なフィッティングと解剖学的フィッティングをほぼ完成させる。
⦿ 力学的フィッティングの確認法・・①眼鏡を軽く持ち上げる(下ろした時に眼鏡が垂直に下りるか、パッドの当たりが均一かの確認)。②智を手前に引いてみる(左右でどれだけ動くかの確認)。③テンプルチップを広げてみる(側頭骨への沿わせ具合の確認)。
⦿ 顧客要望との違い・・眼鏡が下がる原因は多岐にわたるが、横幅やネジが「緩い」からだと思い込んでいる傾向にある。痛くなる原因も同様に、「きつい」からだと思い込んでいる傾向がある。顧客要望との違いは理解する必要がある。
⦿ 顧客の要望に合わせる・・顧客満足を高めるため、美観的、解剖学的、光学的など要望に合わせて微調整を施すと良い。プレフィッテングの調整や最終フィッティング後のフレーム形状や心取り点位置などを「調整記録(テンプルの開き幅、角度、距離、傾きの違い、心取り点位置:方眼紙を使用)」として「度数記録」と共に残すと良い。
◇ 納品時の最終フィティング
⦿ 最終フィッティングの確認・・プレフィティング終了時と同じ眼鏡装用位置になっているかの確認を行う。美観的フィッティングの確認後に、光学的フィッティングを行う。プレフィッティングで力学的・解剖学的フィッティングは殆ど完成されているため、微調整で済むことが多い。
⦿ 光学的フィッティングの確認・・①正面から(DVPに基づくFPの位置)。②上方から(左右のVDバランス、左右そり角)。③側方から(左右の装用時前傾角、左右のVD)の確認。
⦿ 単焦点レンズのフィッティング・・遠用・近用に合わせて、装用時前傾角・VP・そり角の調整確認が必要。
⦿ 累進屈折力レンズのフィッティング・・ビジュアルポイントの確認(DVPと近用VPの確認が必要)。近用VPはミラー法などにより確認する必要があり、光学的フィッティングに不具合がある場合には主に非点収差が発生する。
⦿ 見え方に合わせた高さ調整・・累進屈折力レンズでは、用途や希望に合わせて変化させてはいけない。多種多様なレンズ種・累進帯長で対応すること。二重焦点レンズでは、2mm前後の上下は構わない。
⦿ 全体の調整確認ポイント・・全体での安定固定の力、左右差、健康被害がない箇所への固定。眼鏡を持ち上げ、智を引き、テンプルチップを広げて確認する。顧客の要望に合わせて微調整(光学的な変化などに気を付ける)。
◇ 補正レンズの装用位置
⦿ 装用距離による違い・・例えば、頂点間距離が大きいほど、補正度数はプラス側へ変化し、注視野は狭くなり、プリズム作用や収差(非点収差・歪曲収差)の影響が大きくなる。倍率や必要調節力も変化する。
装用距離がd1からd2へ変化した場合の補正効果は、[D=Dv/(1-(d2−d1)×Dv) ]となる。

頂点間距離が大きくなる場合の倍率は、凸レンズでは拡大し必要調節量は増える。凹レンズではその逆の作用。
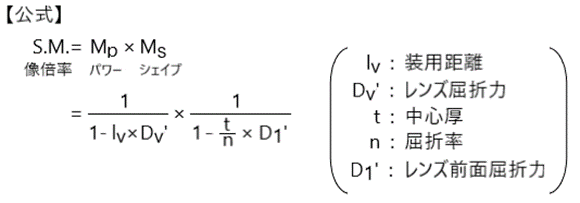
光学中心と視軸のずれによる上下プリズム作用に対しては、水平方向と異なり融像力で補えない。
◇ 再フィッティング
⦿ 顧客の要望・状況・・眼鏡の劣化状態に注意し、調整記録を参考にして再調整する。眼鏡の歪みによる様々な不具合(ずれ落ち、痛み、見え方)に対処する。
⦿ ずれ落ち・・シリコン製のパッドやテンプルチップに変更することも有効。テンプル長が足りない場合にはゴム製のフックを付けることも検討する。

⦿ 痛み・・例えば、鼻の痛みでは、鼻パッドを大きいサイズ・シリコン製に交換してみる。広範囲の頭部全体的な痛みでは、テンプルによるこめかみ部の圧迫が無いかの確認(名刺1枚が入る位の隙間が必要)。
⦿ 見え方・・屈折測定、眼鏡加工が適正であれば、装用状態(VD、装用時前傾角、CPなど)が原因である可能性がある。
◆ 企業理念・コンプライアンス
❖ 眼鏡関連法規
◇ 個人情報保護法
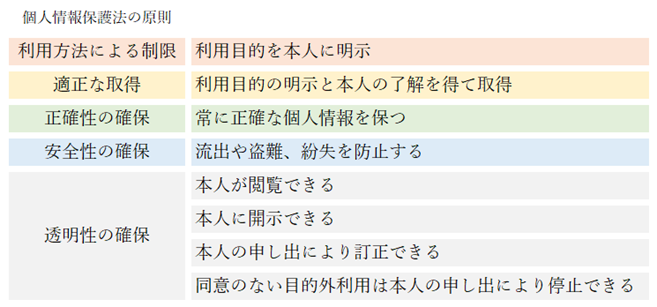
⦿ 個人情報保護法・・正式名称は「個人情報の保護に関する法律」。当初の対象は、5000人を超える個人情報を有している企業・事業者のみであったが、その後の法改正(2015年9月公布、2017年5月施行)により、全ての個人情報取扱事業者に対して適用されることになった。
⦿ 目的・・個人情報の有用性に配慮しつつ個人の権利や利益を保護すること。
⦿ 個人情報取扱事業者・・個人情報保護法でいう事業者とは、法人、集合住宅の管理組合、自治会、同窓会など、すべての営利・非営利組織が含まれる。
⦿ 個人情報・・生存する個人に関して、個人を特定できる情報(氏名、生年月日、顔写真、個人識別符号など)。個人情報の形態は、紙、データのいずれの形態も対象となる。
⦿ 個人識別符号・・DNA、顔、虹彩、声紋、歩行の態様、手指の静脈、指紋、掌紋などの生体情報を変換した符号。パスポート番号、基礎年金番号、免許証番号、住民票コード、マイナンバーなどの公的番号。
⦿ 基本ルール・・個人情報の取得・利用(個人情報を利用する際には、具体的な利用目的を特定し予め公表する。個人情報取得の際には本人に通知する必要があり、特定範囲外の利用には同意を得なければならないが、利用目的が明らかな場合〔例:発送のための伝票に氏名・住所の記載してもらうなど〕には通知・公示する必要はない)、個人データの安全管理措置(個人情報の漏洩などが生じないように安全に管理する必要がある)、個人データの第三者提供(第三者に提供する場合には本人の同意を得る必要がある。法令に基づく場合には不要。事前に知らせておくことで同意したとみなせる〔オプトアウト〕。提供した場合・受けた場合には3年間記録・保存する必要がある)、保有個人データの開示請求(本人から保有個人情報の開示請求を受けた場合には、本人に対して原則として開示しなければならない)。これらに違反した場合には、事業者に最高で刑罰が科される。
⦿ 匿名加工情報・・特定の個人を識別できないように個人情報を加工し、復元できないようにした情報。
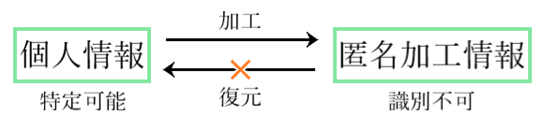
⦿ 適用除外・・以下の個人情報を取り扱う場合、個人情報取扱業事業者の義務は適用されない。①報道目的の報道機関。②著述目的の著述業者。③学術研究目的の学術研究機関。④宗教活動目的の宗教団体。⑤政治活動目的の政治団体。
⦿ 罰則・・立入検査、指導、助言、勧告、命令に対して従わない場合には、6ヶ月以下の懲役または30万円以下の罰金を科される。
◇ 薬機法
⦿ 薬機法・・正式名称は「医薬品、医療機器等の品質、有効性及び安全性の確保等に関する法律」で、2014年の法改正に伴い「薬事法」から「薬機法」へと略称が変わった。
⦿ 目的・・第一条「この法律は、医薬品、医薬部外品、化粧品、医療機器及び再生医療等製品(以下「医薬品等」という)の品質、有効性及び安全性の確保並びにこれらの使用による保健衛生上の危害の発生並び拡大の防止のために必要な規制を行うとともに、指定薬物の規制に関する処置を講ずるほか、医療上特にその可能性が高い医薬品、医療機器及び再生医療等製品の研究開発の促進のために必要な処置を講ずることにより、保険衛生の向上を図ることを目的とする」
⦿ 医療機器の定義・・人若しくは動物の疾病の診断、治療若しくは予防に使用されること、又は人若しくは動物の身体の構造若しくは機能に影響を及ぼすことが目的とされている機械器具等(再生医療等製品を除く)であり、政令で定めるもの
⦿ 医療機器のクラス分類・・改正に伴い医療機器クラス分類が導入された。リスク度合いが低いものから順にⅠ~Ⅳ。視力補正用レンズはクラスⅠの「一般医療機器」。コンタクトレンズは直接眼に触れることからクラスⅢの「高度管理医療機器」。

⦿ 一般医療機器・・ClassⅠ(眼鏡レンズ、聴診器、X線フィルムなど)。高度管理医療機器及び管理医療機器以外の医療機器であって、副作用又は機能の障害が生じた場合においても、人の生命及び健康に影響を与えるおそれがほとんどないものとして、厚生労働大臣が薬事・食品衛生審議会の意見を聴いて指定するものをいう。
⦿ 管理医療機器・・ClassⅡ(補聴器、電子内視鏡、電子式血圧計など)。高度管理医療機器以外の医療機器であって、副作用又は機能の障害が生じた場合において人の生命及び健康に影響を与えるおそれがあることからその適切な管理が必要なものとして、厚生労働大臣が薬事・食品衛生審議会の意見を聴いて指定するものをいう。
⦿ 高度管理医療機器・・ClassⅢ/Ⅳ(コンタクトレンズ、透析機器、ペースメーカーなど)。医療機器であって、副作用又は機能の障害が生じた場合(適正な使用目的に従い適正に使用された場合に限る。次項及び第七項において同じ。)において人の生命及び健康に重大な影響を与えるおそれがあることからその適切な管理が必要なものとして、厚生労働大臣が薬事・食品衛生審議会の意見を聴いて指定するものをいう。
⦿ 特定保守管理医療機器・・上記医療機器のクラス分類に関わらず、保守点検、修理その他の管理に専門的な知識及び技能を必要とするもの。
⦿ 誇大広告と医薬品適正広告基準・・薬機法では、医薬品、医薬部外品、化粧品、医療機器の名称、製造方法、効能、効果、性能に関して虚偽または誇大な記事を広告、記述、流布してはならない。違法な広告などをした者には2年以下の懲役もしくは200万円以下の罰金、または併科(へいか)。
⦿ コンタクトレンズ・・「これを眼球に直接接触させたとき、視力を補正することができるもの」と定義され、適用範囲は「角膜の表面に装着するプラスチック製のレンズ」とされる。着脱、コンタクトレンズ処方のために行われる検眼およびテスト用コンタクトレンズの着脱の各行為は「医行為」に当たる(医師法十七条)。
⦿ カラーコンタクトレンズ・・以前は、視力矯正機能を持たないカラーコンタクトレンズは雑貨品として販売されてきたが、眼障害が続出し、非視力補正用コンタクトレンズ基準により「高度管理医療機器」に指定された(2009年:厚生労働省告示第283号)。
◇ 眼鏡公正競争規約
⦿ 眼鏡公正競争規約・・独占禁止法の特例を定める景品表示法に準拠し、1986年に公正取引委員会の認定を受けて設定され、眼鏡公正取引協議会が運用している。公正競争規約は、それぞれの様々な業界についての規定を事業者または事業者団体が自ら設けているもので、より具体的に景品表示法以外の関係法令による事項を取り入れているのが特徴。消費者重視の立場から本規約が消費者の適正な商品選択に役立つように、関係機関や各地の消費者センター、消費者団体の理解と協力を得ながら、規約の周知・順守活動を推進している。規約の適用対象となる「眼鏡」は、個人の注文により調製した眼鏡をいい、既製眼鏡等は含まない。
⦿ 目的・・不当景品類及び不当表示防止法(昭和37年法律第134号)の規定に基づき、眼鏡、眼鏡用レンズ及び眼鏡用フレームの取引について行う表示に関する事項を定めることにより、不当な顧客の誘引を防止し、一般消費者による自主的かつ合理的な選択及び事業者間の公正な競争を確保することを目的とする。
⦿ 製造業者の眼鏡用レンズ必要表示事項・・①材質(ガラスレンズ、プラスチックレンズ)、②コーティングの種類(単層膜コート、多層膜コート)、③カラー等の種類(グレー、ブラウン、調光など)、④頂点屈折力(球面屈折力、円柱屈折力)及びプリズム屈折力、⑤外径、⑥製造業者の氏名又は名称及び住所、⑦製造番号又は製造記号。原産国が誤認され得るものは、原産国名を表示すること。
⦿ 製造業者の眼鏡用フレーム必要表示事項・・①商標又はモデル名(品番:例 ホヤ CO5059、「ニ コン FB484など)、②材質(F-Ti-P、T-Ti-Cなど:純チタンは90%以上がTi素材)、③金メッキ等の加工品にあっては、金メッキ(GP)、金張り(「1/10 18KGFなど)、金無垢(K14、585/1000、K18、750/1000など)等の種類及びカラット数等、④玉型幅(54□14/135など)、⑤レンズ間距離、⑥寸法表示法略号(□)、⑦テンプル長さ、⑧製造業者の氏名、名称又は略号)。原産国が誤認され得るもの(国旗、デザイナーの名称、外国語表示など)は、原産国名を表示(表面処理○○国など)すること。
⦿ 業務用カタログの必要表示事項・・①作成した事業者、②品目、③製造業者の氏名等、③内容についての照会先。④作成時期(令和○○年○月作成/現在など)。
⦿ 店頭等における必要表示事項・・①製造業者の氏名等、②販売価格。
⦿ チラシ等における必要表示事項・・①販売業者の氏名又は名称、住所及び電話番号、②品目等。
⦿ 二重価格表示等における禁止事項・・①比較対照価格として施行規則で定めるところの、自店平常価格、希望小売価格、参考小売価格又は市価とはいえない価格を、比較対照価格に用いること、②実在する自店平常価格、希望小売価格、参考小売価格又は市価よりも高い価格を比較対照価格に用いること、③割引率又は割引額の算出の基礎となる価格や割引率又は割引額の内容等について実際と異なる表示又は曖昧な表示を行うこと、④割引率又は割引額の適用対象となる商品が一部のものに限定されてい るにもかかわらず、その旨を明示しないで、販売業者の取り扱う全商品又は特定の商品群を対象とした一括的な割引率又は割引額を強調した表示を行うこと。
⦿ 特定用語の使用基準・・完全を意味する用語(完全、完璧、パーフェクト、絶対、100%、万全、オールマイティ等)は施行規定で定めるところによる場合以外は使用してはならない。優位性、最上級等を意味する用語(日本一、当店だけ、No.1、最大、最高級など)は客観的、具体的事実に基づき具体的数字などの事実を付記してある場合にのみ使用可能。
⦿ おとり広告に関する表示の禁止・・①実際には取引することができず(例:必要な準備がされておらず引き渡しまでに14日以上掛かり通常は取引に応じない事が明らかな場合など)、又は取引の対象となり得ない、取引する意思がない(合理的な理由が無く商品を見せない、商品の難点を指摘するなどで当該商品の取引に応じない等)眼鏡類について、これを購入することができると一般消費者に誤認されるおそれがある表示、②販売数量、販売期間又は販売の相手方が著しく限定されている眼鏡類について、その限定の内容が明瞭に記載されていない表示。
◇ 製造物責任法(PL法:Product Liability)
⦿ 製造物責任法・・製造物の欠陥により損害が生じた場合の製造業者等の損害賠償責任について定めた法規(1995年7月1日施行)。
⦿ 目的・・製造物の欠陥により人の生命、身体的又は財産に係る被害が生じた場合における製造業者の損害賠償の責任について定めることにより、被害者の保護を図り、もって国民生活の安定向上と国民経済の健全な発展に寄与することを目的とする。「被害者の保護」については、製造物を直接使用、消費していない第三者でも、当該当製造物の欠陥により損害を被ることが考えられる。
⦿ 欠陥の種類・・「製造上の欠陥」、「設計上の欠陥」、「表示・警告上の欠陥」。眼鏡自体に損害が生じただけでは損害賠償の対象とはならず、人体や眼鏡以外のものに拡大損害が生じた場合に限り対象となる。例えば、レンズやフレーム破損により身体への障害は、眼鏡に欠陥があった場合(例:製造上で怪我をし易い鋭利な部分、ねじ頭の保護不全などの加工ミスなど)は対象となる。
⦿ 損害賠償の請求権・・被害者又はその法定代理人が賠償義務者を知ってから3年間行わないときは時効により消滅する。その製造業者等が当該製造物を引き渡したときから10年を経過したときも同様に時効となる。
◇ 障害者総合支援法
⦿ 障害者総合支援法とは・・正式名称は「障害者の日常生活及び社会生活を総合的に支援するための法律」で、「障害者自立支援法(2006年)」を2013年に改めたもの。「障害程度区分」の課題(コンピュータによる一次判定が低く判定される傾向があり、市町村審査会による二次判定で引き上げられている割合が高く、特性を反映できていない可能性がある等)を見直し、知的障害者や精神障害者の特性に応じて適切に行われるよう必要な措置を講じた上で「障害支援区分」と改めた。障害程度区分(106項目)を追加・統合・削除などをし、障害支援項目(80項目)とした。
⦿ 障害支援区分・・障害の多様な特性その他の心身の状態に応じて必要とされる標準的な支援の度合を総合的に示すもので、必要とされる支援の度合いにより「非該当」及び「区分1~6」とする。

障害支援区分の認定調査項目(80項目)は、①移動や動作等(12項目)、②身の回りの世話や日常生活等(16項目)、③意思疎通等(6項目)、④行動障害(34項目)、⑤特別な医療(12項目)。一次判定は、認定調査項目(80項目)と医師意見書(24項目:麻痺、関節の拘縮、精神症状・能力障害二軸評価、生活障害評価、てんかん等)によりコンピュータ判定処理される。
⦿ 目的・・「障害のあるなしに関わらず、皆が地域社会で分け隔てなく生活すること。」を目的とし、障害福祉サービスの充実、日常生活と社会生活を総合的に支援する制度について定めている。
◇ 景品表示法
⦿ 景品表示法・・正式名称は「不当景品類及び不当表示防止法」。1962年5月15日に制定され、商品やサービスの品質や内容、価格等を偽って表示を行うことを厳しく規制するとともに、過大な景品類の提供を防ぐために景品類の最高額等を制限することなどにより、消費者が自主的かつ合理的に良い商品やサービスを選べる環境を守る法律。
⦿ 不当景品類・・顧客を誘引する手段として、取引に付随して提供する物品や金銭などの経済上の不当な利益。「一般懸賞における景品類の提供制限(最高額・総額)」、「共同懸賞による景品類の提供制限(最高額・総額)」、「総付景品の提供制限(最高額)」により、景品表示法では、過大な景品類の提供を禁止している。
⦿ 不当表示・・一般消費者に商品やサービスの品質や価格について、実際のもの等より著しく優良又は有利であると誤認される表示。大きく3つ(「優良誤認表示」、「有利誤認表示」、「その他、誤認されるおそれのある表示」)に分類される。景品表示法では、うそや大げさな表示など消費者をだますような表示を禁止している。
⦿ 目的・・商品及び役務の取引に関連する不当な景品類及び表示による顧客の誘引を防止するため、一般消費者による自主的かつ合理的な選択を阻害するおそれのある行為の制限及び禁止について定めることにより、一般消費者の利益を保護すること。
⦿ ステルスマーケティングとは・・広告であるにも関わらず、広告であることを隠すこと。景品表示法では、令和5年10月1日から景品表示法違反となる。景品表示法で規制されるのは広告であり、一般消費者が広告であることをわからないものが対象。インフルエンサーなどの第三者は規制の対象とはならず、商品・サービスを提供する事業者(広告主)が規制の対象となる。
◇ 消費者契約法
⦿ 消費者契約法・・消費者が事業者と契約する際の両者間での情報量や質、交渉力格差などによる不当な勧誘による契約の取消しと不当な契約条項の無効等を規定している。2000年5月12日に公布。
⦿ 目的・・第一条「この法律は、消費者と事業者との間の情報の質及び量並びに交渉力の格差に鑑み、事業者の一定の行為により消費者が誤認し、又は困惑した場合等について契約の申込み又はその承諾の意思表示を取り消すことができることとするとともに、事業者の損害賠償の責任を免除する条項その他の消費者の利益を不当に害することとなる条項の全部又は一部を無効とするほか、消費者の被害の発生又は拡大を防止するため適格消費者団体が事業者等に対し差止請求をすることができることとすることにより、消費者の利益の擁護を図り、もって国民生活の安定向上と国民経済の健全な発展に寄与することを目的とする。」
⦿ 不当な勧誘・・消費者契約法では事業者の不当な勧誘による契約は取消しできます。①不実告知(重要事項について事実と異なることを告げる)、②断定的判断の提供(不確かな事項を確実と告げる)、③不利益事実の不告知(消費者に不利な情報を故意または重大な過失により告げない)、④不退去(消費者が事業者に対して退去すべきとの意思を示しているのに、事業者が退去しない)、⑤退去妨害(消費者は退去したいとの意思を示しているのに、事業者が消費者を退去させない。退去困難な場所に同行し勧誘)。⑥不安をあおる告知(社会経験の乏しさを利用して就職セミナーなどで消費者の不安を煽る)、⑦好意感情の不当利用(社会経験の乏しさを使用しデート商法などで消費者の好意を利用)、⑧判断力低下の不当利用(加齢などによる判断力低下を利用し、契約しないと生活困難になるなどと不安を煽る)、⑨霊感等による知見を用いた告知(霊感その他の合理的に実証することが困難な特別な能力で不安を煽る)、➉契約締結前に債務内容を実施等(申し込みや承諾の意思表示をする前に契約し原状回復を困難にする。また、損失の補償を請求)、⑪過量契約(分量や回数、期間が消費者の目的に対して著しく超えるものと事業者が知っていた場合)。
⦿ 不当な契約・・消費者契約法では不当な契約条項は無効と定めています。①事業者が責任の有無を自ら決める、責任があっても損害賠償責任はないとする条項(事業者の損害賠償責任を免除する)、②消費者に一切のキャンセルや返品・交換を認めないとする条項(消費者の解除権を放棄させる)、③消費者が成年後見制度を利用すると契約を解除する条項、④消費者が負う損害金やキャンセル料が高すぎる条項(消費者が支払う損害賠償の額を予定する)、⑤消費者の権利を制限するなどして一方的に不利にする条項(消費者の利益を一方的に害する)。
◇ 特定商取引法
⦿ 特定商取引法・・消費者トラブルを生じやすい特定の取引形態を対象として、消費者保護と健全な市場形成の観点から、消費者が商品やサービスを安心して取引できる市場環境を整備するための法律。特商法では、事業者の不適切な勧誘や取引を取り締まるための行為規制やトラブル防止と解決のための民事ルール(クーリング・オフなど)を定めている。
⦿目的・・特定商取引を公正にし、及び購入者等が受けることのある損害の防止を図ることにより、購入者等の利益を保護し、あわせて商品等の流通及び役務の提供を適正かつ円滑にし、もつて国民経済の健全な発展に寄与することを目的とする。
⦿ 特定商取引・・①訪問販売、②通信販売及び電話勧誘販売に係る取引、③連鎖販売取引、④特定継続的役務提供に係る取引、⑤業務提供誘引販売取引並びに訪問購入に係る取引。
⦿ クーリング・オフ・・不意の訪問など、自らの意思がはっきりしないまま契約を申し込みしてしまうことがあるため、消費者が冷静に再考する機会を与えるために導入された制度。一定の契約に限り、一定期間、説明不要の無条件で申し込みの撤回または契約を解除できる。但し、申込者が商人または契約が開業準備行為であるものに対しては適用されない。契約の形態により契約解除できる期間は異なり、訪問販売・電話勧誘販売・特定継続的役務提供・訪問購入の場合は8日間、連鎖販売・業務提供誘引販売取引の場合は20日間。通信販売はクーリング・オフではなく「返品特約」の記載義務がある。
⦿ 返品特約・・当事者間において、返品の可否の条件、配送負担に関する特別な合意。通信販売や店頭販売では、返品特約に従う返品は可能であるが、それ以外では商品の瑕疵(かし)が無い限りは原則として返品は不可。
◇ 廃棄物処理法
⦿ 廃棄物処理法・・正式名称は「廃棄物の処理及び清掃に関する法律」で、1970年12月25日に公布された。
⦿ 目的・・廃棄物の排出を抑制し、及び廃棄物の適正な分別、保管、収集、運搬、再生、処分等の処理をし、並びに生活環境を清潔にすることにより、生活環境の保全及び公衆衛生の向上を図ることを目的とする。
⦿ 廃棄物・・ごみ、粗大ごみ、燃え殻、汚泥、ふん尿、廃油、廃酸、廃アルカリ、動物の死体その他の汚物又は不要物であつて、固形状又は液状のもの(放射性物質及びこれによつて汚染された物を除く。)をいう。
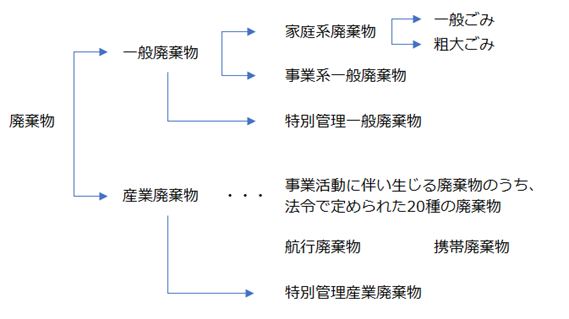
⦿ 一般廃棄物・・「産業廃棄物」以外の廃棄物。爆発性、毒性、感染性その他の人の健康又は生活環境に係る被害を生ずるおそれがある性状を有する「一般廃棄物」を「特別管理一般廃棄物」という。
⦿ 産業廃棄物・・事業活動に伴つて生じた廃棄物のうち、燃え殻、汚泥、廃油、廃酸、廃アルカリ、廃プラスチック類その他政令で定める廃棄物。輸入された廃棄物を「航行廃棄物」といい、本邦に入国する者が携帯する廃棄物を「携帯廃棄物」という。爆発性、毒性、感染性その他の人の健康又は生活環境に係る被害を生ずるおそれがある性状を有するものとして政令で定める「産業廃棄物」を「特別管理産業廃棄物」という。
⦿ 廃棄物の処理・・国内において生じた廃棄物は、なるべく国内において適正に処理されなければならない。国外において生じた廃棄物は、その輸入により国内における廃棄物の適正な処理に支障が生じないよう、その輸入が抑制されなければならない。
⦿ 廃棄物処理の責務(国民・事業者)・・国民は、廃棄物の排出を抑制し、再生品の使用等により廃棄物の再生利用を図り、廃棄物を分別して排出し、その生じた廃棄物をなるべく自ら処分すること等により、廃棄物の減量その他その適正な処理に関し国及び地方公共団体の施策に協力しなければならない。事業者は、その事業活動に伴つて生じた廃棄物を自らの責任において適正に処理しなければならない。 ⦿ 眼鏡店での産業廃棄物・・廃棄レンズ、ダミーレンズ、廃棄フレーム、レンズ切削屑、レンズ切削廃水など。適切に処理をしないとコンプライアンス違反となり罰則がある。
❖ 眼科専門医との連携
◇ 眼科専門医との連携
⦿ 医行為とは・・ある行為を行うにあたり、医師の医学的判断及び技術をもってするのでなければ人体に危害を及ぼし、又は危害を及ぼすおそれのある行為は「医行為」とされ、当該行為を反復継続する意志をもって行うことは「医業」にあたる。医師法第17条において「医師でなければ、医業をなしてはならない」とされている。
⦿ 眼鏡店で行われる視力測定・・検眼器を用いた検眼や視力測定は「医行為」であり眼鏡店で行うことは医師法17条違反と考えられていたが、近年では「眼の状態を診断する目的」ではなく「眼鏡作製のために見え方を確認をする目的」での視力測定は容認されるという解釈となる。
⦿ 意見の相違・・視力測定などを眼鏡店で行うことに対して、「以前から、眼鏡店では検眼が行われ眼鏡作製されているという現状を追認して欲しい」という眼鏡技術者側の主張と、「検眼は医行為であり、眼鏡店で見え難さがある程度改善されてしまうと、本来は医療機関で治療が必要な方の受診する機会が損なわれ、眼疾患がある場合に治療されずに放置されてしまう」という眼科医の主張で意見の相違があった。どちらの主張も「眼の健康を守る」という大きな目標は同じであり、眼鏡技術者と眼科専門医とが強く連携していくことが求められる。
◇ 「検眼」をめぐる歴史
⦿ 検眼の歴史・・1951年の医牧第195号で「検眼は、原則として眼鏡需要者の視力を測定する行為であり、この検定を誤るときはその者の身体に害を生じるおそれがあるものであって、医行為とみなされるべきであり、これを業として行うことは医師でなければ許されない。然しながら眼鏡店で行う検眼は、これ以外の医行為と認め難いものも含まれると思われる(一部抜粋)」とある。1956年の医牧第426号で「眼鏡店において、非医師が検眼機器を使用して検眼を行う場合にあっては、医師法17条違反を構成するものと解せられる。なお、検眼について非医師の行い得る範囲は、眼鏡の需要者が自己の眼に適当な眼鏡を選択する場合の補助等人体に害を及ぼすおそれが殆どない程度に止るべきであり、通常の検眼器等を用いて度数の測定を行うが如きは、許されないものと思料する(一部抜粋)」とある。1985年には「眼鏡調整士法案(第1次試案)」と「眼鏡士法案(第2次試案)」が検討されたが、眼鏡業界と眼科医会との間で、業務内容の折り合いがつかず立ち消えとなる(屈折力測定、矯正視力測定を行わずに補助までとするのか等々)。2008年の第170回国会(臨時会)では、「眼鏡の販売方法に関する質問」に対する麻生太郎内閣総理大臣から提出された答弁書には「人体に害を及ぼすおそれがほとんどない視力検査であれば、医師等の資格を持たない者であっても視力検査を行うことができる。視力検査とは、眼鏡選択における補助等人体に害を及ぼすおそれがほとんどないものを指し、検眼機を使用する検眼以外の視力検査を指すわけではない(一部抜粋)」と明記された。1950年代では「医行為」として医師法違反とされていた視力検査などの位置づけが、2008年の閣議決定により眼鏡店で行われる「検眼」や「視力測定」が社会的にも容認される形となる。
◇ 行ってはいけない「医行為」
⦿ 医行為であるか否か・・2005年の厚生労働省医政局長通知(医政発第0726005号)に、「個々の行為の態様に応じ個別具体的に判断する必要がある。原則として医行為ではないと考えられる行為によって測定された数値を基に投薬の要否など医学的な判断を行うことは医行為であり、事前に示された数値の範囲外の異常値が測定された場合には医師、歯科医師又は看護職員に報告するべきものである。(一部抜粋)」と明記されている。「医行為」の範囲が不必要に拡大解釈されているという声もあるが、屈折測定や視力測定を検眼器を用いて行うことは「医行為」ではないが、その結果から「近視、遠視、乱視、調節障害など」と判断することは「医行為」であり、眼鏡店で行うことは医師法で禁止されると解釈できる。2008年の答弁書にも「検査の結果に基づき疾病等の診断を行うことは医行為」であると記載されている。
◇ 眼科医との連携
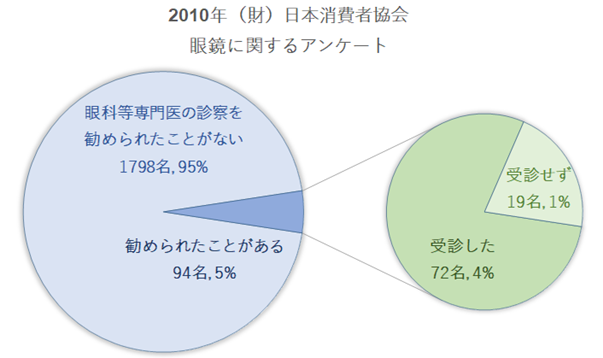
⦿ 眼科医との連携・・眼科的な確認をせずに眼鏡作製している人の割合は多く、眼鏡店で眼疾患が見逃されている数が一定数いると推測される。眼鏡処方箋での作製はおよそ15%~25%。見え方に不満がある方の多くは眼科受診をせずに直接眼鏡店を訪れているとの報告もある。眼鏡店のスタッフが何かしらの眼疾患に気付くことができれば、医療機関を受診せずにそのまま放置されてしまう可能性のある眼疾患の「早期発見」と「早期治療」につながる。2010年の(財)日本消費者協会でのアンケートでは、約5%が眼鏡店で眼科等の専門医の診察を勧められたことがあり、その中でも約79%は実際に受診した(全体では4%)と回答している。
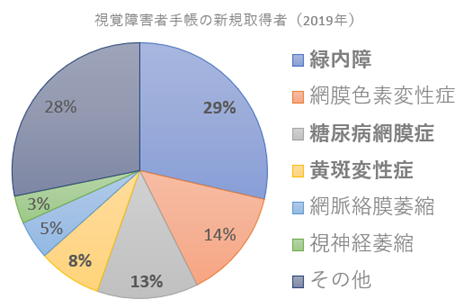
⦿ 早期発見と早期治療・・「新たに視覚障害者手帳を取得した人」を調査した報告(2019年)で視覚障害原因の第1位となる緑内障、第3位の糖尿病網膜症、第4位の黄斑変性症は、早期発見・早期治療により視力低下を防げる疾患である。第4位の黄斑変性症は、進行してくると「歪み」や「視力低下」を自覚して医療機関を受診することも多いが、緑内障と糖尿病網膜症は、病勢が中期以降まで自覚症状がないことが多く無治療で放置されていることも多いと推測される。
◇ 気を付けたい緑内障やその他の眼疾患
⦿ 緑内障・・岐阜県多治見市で行われた調査(2000年~2001年)では、40歳以上の約5%は緑内障に罹患しており、その約8割が原発開放隅角緑内障という初期には自覚症状の少ないものであった。緑内障の有病率は40代は2.2%程度であるのに対し、60代では6.3%、80代では11.4%まで年齢とともに上昇する。高齢化に伴い緑内障に罹患している人口は年々増加するものと推測される。緑内障で視野の一部が欠けていても感覚的に補填されたり、他眼が欠損部の視野を補うため初期に自覚されることは殆どなく、他の眼症状の訴えの際に発見されたり、健康診断で指摘されたことがきっかけで見つかることが多い。

⦿ 糖尿病網膜症・・内科医療機関と眼科医療機関との連携が進んできたため、進行した糖尿病網膜症の人が眼科治療を受けずに放置されることは少なくなっている。
⦿ 黄斑変性症・・発見が遅れると社会生活に必要な視力が失われる。早期発見と早期治療により、視力障害の発生を阻止する治療法や管理法が確立されている。初期症状は視力低下のほか、中心付近の視野異常、変視症が見られるため眼科受診を勧めるべき症状である。
◇ 幼児・小児の眼鏡処方
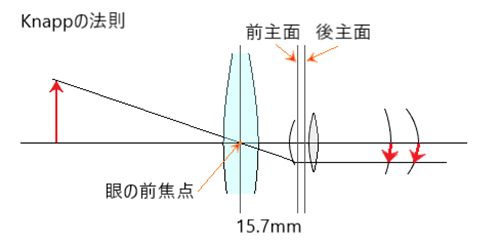
⦿ 幼児・小児の眼鏡処方・・8歳頃までは視覚が発達する時期(視覚の感受性期間)であり、網膜にくっきりした像が投影されていることが大切で、強い屈折異常があった場合には治療の一環として完全矯正された眼鏡装用が重要である。弱視治療の基本は、屈折矯正などで視力の発達をはかり、両眼の良好な視力と立体視を得ること。小児の不同視では、眼鏡補正による不等像視は生じにくく(軸性は網膜像のサイズは変化しない:knappの法則)、左右の度数差がかなりあっても眼鏡装用できることが多い。
⦿ 小児の調節力・・オートレフラクトメーターには雲霧機能が内臓されているが、調節力が強い小児では不十分であり、眼科医療機関などで調節麻痺剤を点眼し屈折検査をする必要がある。
⦿ 調節性内斜視・・眼球の大きさは成長に伴い17mm程度(生後)から21mm(2歳頃)、24mm(12歳頃)と変化する。幼児は遠視が多く、中等度の遠視眼では調節力により近方を明視できるが、同時に起こる調節性輻輳により内向きの眼球運動が大きく作用する。調節性内斜視では、点眼を使用し潜伏遠視をしっかり検出し、完全矯正した眼鏡を掛けることが大切であり、凸レンズではBOのプリズム効果もあるため内斜視矯正に有利に働く。
⦿ 幼児・小児の視力測定・・「口頭での返答」や「指差し法」、ランドルト環と同形のプラスチック製模型を手に持たせる「ハンドル合わせ法」、興味をひきやすい「絵視標」、「縞視標」など。

◇ 屈折度数が変化する眼疾患
⦿ 屈折度数が変化する眼疾患・・例えば、核白内障では近視化、皮質白内障では遠視化、円錐角膜では乱視度数や角膜全体の屈折力変化、中心性漿液性網脈絡膜症では網膜剥離があり軽度の遠視化、糖尿病では水晶体の屈折率変化があり通常は高血糖により近視化し、糖尿病治療が奏功して血糖が正常化すると遠視化(1D~2D程の変化)。
◇ 視野の障害
⦿ アムスラーチャート・・中心部分の黒丸●を30cm距離で片目で見た時に、格子の歪みや不鮮明さ、虚性暗点などを確認するチャート。視野異常(狭窄、半盲、暗点)の原因は、網膜疾患、視神経や視路の疾患、緑内障、ヒステリーなど。
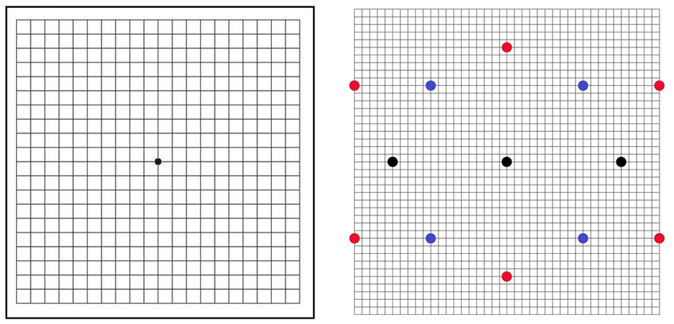
⦿ クロックチャート・・近畿大学眼科の松本長太先生の研究グループによって開発されたシステム 。向日葵の中心●を見て、回転しても盲点以外の4つの生物がすべて見えるかを確認する。

◇ 眼の自覚症状と眼疾患
⦿ 眼の自覚症状と眼疾患・・気になることがあれば医療機関の受診を勧める必要があるが、疑い病名を含めて、医師でない者が病名を告げることは医師法違反になり、紹介した医療機関側から返答がある場合でも「守秘義務」により、医師は本人の同意と承諾なしに職務上知り得た情報を眼鏡店に漏洩できない。顧客の病名が分かれば、眼鏡店側も眼の状態が分かり、顧客を介した眼鏡技術者と眼科医との連携のひとつの形である。
❖ 連携における視能訓練士の役割
◇ 眼科医療の現場と携わる人
⦿ 眼科が開設されている施設・・医学部付属病院、大学病院、総合病院、眼科病院、眼科診療所など。規模の大きな施設では、角膜疾患、緑内障、網膜疾患、斜視・弱視、ロービジョンなどの各専門外来に分かれて診療が行われている。
⦿ チーム医療・・一人の患者に対して、複数のメディカルスタッフ(医療専門職)が連携して、治療やケアに当たること。異なる職種のメディカルスタッフが連携・協働し、それぞれの専門スキルを発揮することで、入院中の外来通院中の患者の生活の質の維持や向上、患者の人生観を尊重した療養の実現をサポートすることが可能。
⦿ チーム医療に関わる職種・・臨床心理士、細胞検査士、臨床検査技師、理学療法士、薬剤師、精神保健福祉士、診療放射線技師、診療情報管理士、視能訓練士、歯科衛生士、作業療法士、言語聴覚士、救急救命士、義肢装具士、管理栄養士、栄養リンパドレナージセラピスト、医療ソーシャルワーカー、医師、公認心理師など。
⦿ 医療チームの例・・① 栄養サポートチーム(医師、歯科医師、薬剤師、看護師、管理栄養士など)、② 感染制御チーム(医師、薬剤師、看護師、管理栄養士、臨床検査技師など)、③ 緩和ケアチーム(医師、薬剤師、看護師、理学療法士、MSWなど)、④ 口腔ケアチーム(医師、歯科医師、薬剤師、看護師、歯科衛生士など)、⑤ 呼吸サポートチーム(医師、薬剤師、看護師、理学療法士、臨床工学技士など)、⑥ 摂食嚥下チーム(医師、歯科医師、薬剤師、看護師、管理栄養士、言語聴覚士)、⑦ 褥瘡(じょくそう)対策チーム(医師、薬剤師、看護師、管理栄養士、理学療法士)、⑧ 周術期管理チーム(医師、歯科医師、薬剤師、看護師、臨床工学技士、理学療法士)。
⦿ 眼鏡に関する連携・・眼疾患に対する診断・治療や眼鏡作製の指示を行う「眼科医」、診療や眼鏡処方のための検査を行う「視能訓練士」、眼鏡作製を担当する「眼鏡技術者」が互いに協力し、診療・検査・作製が連携し合うことで質の高い眼鏡の提供が可能となる。
◇ 視能訓練士(Certified Orthoptist:CO)とは
⦿ 視能訓練士とは・・一般的にORT(Orthoptist)と呼称されているが、国際的呼称に準拠するとCO(Certified Orthoptist)。視能訓練士法(昭和46年法律第64号)によると、「厚生労働大臣の免許を受けて、視能訓練士の名称を用いて、医師の指示の下に、両眼視機能に障害のある者に対するその両眼視機能の回復のための矯正訓練及びこれに必要な検査を行なうことを業とする者をいう。(第二条)」とある。また、「視能訓練士は、第二条に規定する業務のほか、視能訓練士の名称を用いて、医師の指示の下に、眼科に係る検査(人体に影響を及ぼす程度が高い検査として厚生労働省令で定めるものを除く。次項において「眼科検査」という。)を行うことを業とすることができる。(第十七条第一項)」。「視能訓練士は、保健師助産師看護師法(昭和二十三年法律第二百三号)第三十一条第一項及び第三十二条の規定にかかわらず、診療の補助として両眼視機能の回復のための矯正訓練及びこれに必要な検査並びに眼科検査を行うことを業とすることができる。(第十七条第二項)」。「視能訓練士は、医師の具体的な指示を受けなければ、厚生労働省令で定める矯正訓練又は検査を行つてはならない。(第十八条)」。「視能訓練士は、その業務を行うに当たつては、医師その他の医療関係者との緊密な連携を図り、適正な医療の確保に努めなければならない。(第十八条の二)」。
⦿ 視能訓練士の業務内容・・大きく4分野(視能矯正、視機能検査、健診(検診)業務、ロービジョンケア)に分けられ、それぞれ多岐にわたる。視能訓練士実態調査報告書(2020年:男性368名、女性2232名、無回答4名)では、91.1%が「眼科一般検査」と最も多く、次いで「視能矯正」26.7%、「検診業務」12.2%、「ロービジョンケア」9.3%であった。

◇ 連携の重要性
⦿ 眼鏡作製後に生じる問題・・以下のことは一貫して行える事が理想(眼疾患の有無の確認、屈折度の確認、眼鏡度数の決定、眼鏡装用テスト、フレーム・レンズの選択、基本調整フィッティング、レンズ加工、レンズ枠入れ、最終フィッティング調整など)。眼鏡処方と眼鏡作製が分かれている現状においては、それが理由で様々な問題(処方側の意図と異なる眼鏡選択、処方箋記入時の人為的間違い、装用テスト時と完成後の見え方の違い、眼疾患の進行度による使用期間の限定など)が発生する。「眼科医」による診断や治療を行った上で、眼疾患と生理光学の知識を有する「視能訓練士」と、眼鏡光学と眼鏡作製の知識を有する「眼鏡作製士」が連携し合うことで、眼鏡作製後に生じる違和感や苦痛の発生を抑えることができる。処方する側はレンズの特性やレンズの組み合わせについての知識が必要であり、特殊なレンズでは処方度数での作製が困難なこともある。
◇ 治療のための眼鏡
⦿ 治療目的の眼鏡・・眼鏡処方箋では、屈折異常の矯正目的や調節力の補助目的の他に、治療目的の場合がある。眼鏡装用により視力低下を生じさせる場合や、小児に二重焦点や多焦点レンズの眼鏡装用をさせる場合などもある。眼鏡処方箋には個人情報の問題もあり、患者さんの状況を詳細に記入することができない。処方箋を持参された場合には、本人もしくは付き添いの方から詳細を聞き取りする必要もあるが、本人が忘れていたり間違えて記憶していることもあり、必要に応じて処方箋発行元に確認するのが賢明である。
◇ 良い眼鏡を提供するには
⦿ 良い眼鏡の提供・・眼鏡の主体は使用者であることを考え行動することで、満足のいく眼鏡提供が可能となる。その為には、眼科医(診察・治療、眼鏡作製の指示)を主として視能訓練士と眼鏡作製士が互いに協調し、連携を取り合う事が重要。技術、知識、経験に基づかない眼鏡作製は購入者に不利益を生じさせ、仮に眼疾患の発見が遅れた場合には症状を悪化させるなど不利益では済まされないことも起こり得ることから注意が必要となる。
◆ 眼科学の基礎と眼疾患
❖ 眼鏡作製と眼疾患
◇ 眼と視覚
⦿ 眼と視覚・・高齢化社会に伴い、視力測定において補正視力が十分に得られない頻度は増加傾向にある。眼鏡作製において最適な補正視力が得られるように、眼疾患や全身性疾患、眼と視覚についての正しい見識を持ち、心理的側面も考慮することが重要。眼科紹介を基本とする適切な対応をするためには「眼の構造」と「眼疾患」について知っておくべきである。
◇ 眼と構造
⦿ 眼(視覚器 visual organ)・・眼球(eyeball)は直径約24mmのほぼ球形で、視神経により視中枢と連なる。視覚器は、眼球(外壁、内容)、視神経(optic nerve)、眼球付属器(眼瞼、涙器、結膜、外眼筋、眼窩)から成り立つ。
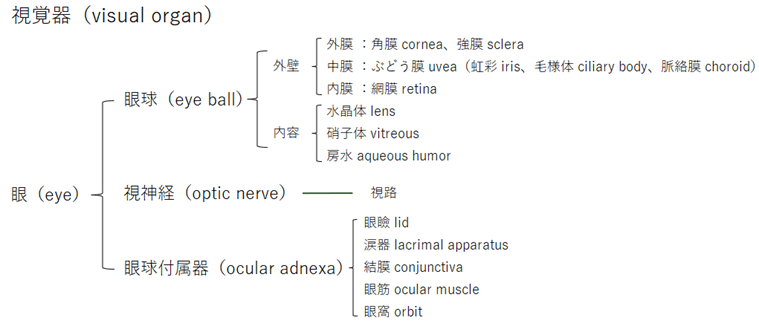
⦿ 外壁・・外膜(角膜、強膜)、中膜(虹彩、毛様体、脈絡膜)、内膜(網膜)の3つの膜で構成される。
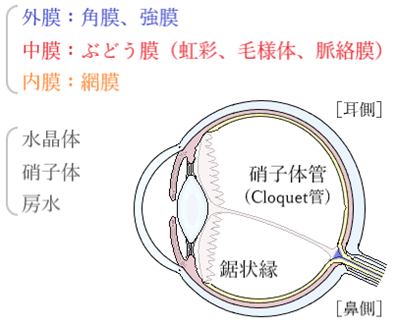
⦿ 内容・・水晶体、硝子体、房水である。角膜と虹彩の間を前房(anterior chamber)、虹彩と水晶体・硝子体・毛様体の間を後房(posterior chamber)といい、この間を満たしているのが房水。前房と後房は瞳孔(pupil)で連絡している。水晶体は、Zinn小帯(zonula Zinni)/毛様体小帯(zonula ciliaris)によって毛様体から吊られている。眼球の後極に相当する部分の網膜を黄斑(macula lutea)、その中央部を中心窩(fovea centralis)という。
⦿ 角膜・・角膜(cornea)は無血管の透明組織で、光線を通過させて屈折し瞳孔を通して眼内に光を送る。直径は横11~12mm、縦10~11mmで、横径が縦径より1mm大きい。厚さは中央約0.5mm、周辺約0.7mm、角膜輪部 limbus 約1.0mmで中央部が周辺部に比べやや薄い。屈折力は約40D程度(Gullstrandの模型眼では約43D)。組織学的には5層から成る(上皮、Bowman膜、実質、Descemet膜、内皮)。
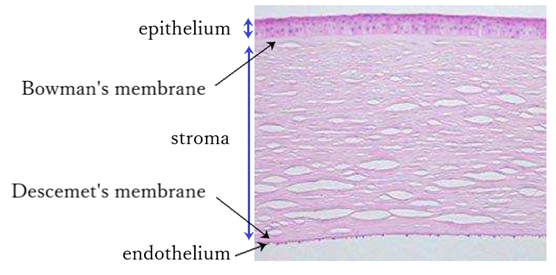
⦿ 角膜上皮(corneal epithelium)・・厚み約0.05mmで角膜全体の1/10程度。5~6層の重層扁平細胞構成からなり、その基底細胞では絶えず細胞分裂を繰り返しており、上皮のターンオーバーは約7~10日。神経終末が多数分布し、知覚が鋭敏であり、三叉神経による。

⦿ ボーマン膜(Bowman’s membrane)・・強靭なコラーゲン繊維が不規則に層状をなす。無構造の薄い膜で再生能力がないため、障害されると跡に痕跡を残す。
⦿ 角膜実質(corneal stroma)・・角膜厚の約90%を占め、コラーゲン繊維が平行に走る200~250個のlamella(薄葉)が格子状に規則正しく配列されている。薄葉間には角膜実質固有の間充織細胞(ケラトサイト)が存在し、普段の生体組織では活動休止状態にあるが、損傷などの刺激に対しては急激に反応し活性化し修復に向かう(もしくはアポトーシスを起こす)が、傷の治りは遅く完全修復できない場合には痕跡が残る。
⦿ デスメ膜(Descemet’s membrane)・・無構造の薄いコラーゲン繊維の膜。強靭で弾力性に富み、再生能力がある。加齢と共に厚くなる。
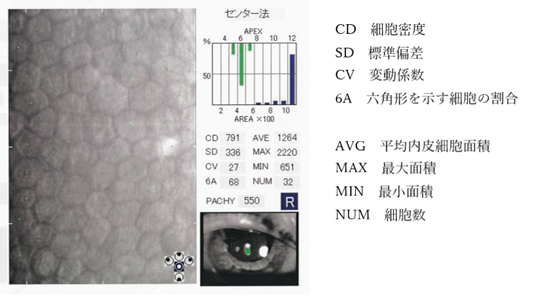
⦿ 角膜内皮(corneal endothelium)・・1層の細胞シートで、六角形の細胞が敷石状に並ぶ。再生能力はなく、失われた場合には周囲の細胞が穴埋めをして多角形化する。加齢により内皮細胞密度は減少する。六角形細胞率6Aの正常値は60%~70%程度。
⦿ 強膜(sclera)・・白く不透明な強靭な膜で、角膜とともに眼球の外壁を構成し、その形を保つ。強膜の厚さ約1mmであるが、外眼筋の付着部と赤道部では薄い。眼球後極に近いところで視神経が強膜を貫き眼球内へ入る。視神経が出るところの強膜は薄くなり、篩状となるので強膜篩状野(lamina cribrosa)という。
⦿ 視神経(optic nerve)・・直径3mm、長さ35~50mmで、眼窩から蝶形骨諸小翼にある視神経管(optic canal)を通り頭蓋内に入る。視神経鞘(optic nerve sheath)は視神経を包み、髄膜鞘の延長であり、強膜に移行する硬膜(dura mater)、クモ膜(arachnoidea)、軟膜(pia mater)の3つがある。視神経の血管には、網膜内層と視神経を栄養する網膜中心動脈、脈絡膜と視神経乳頭を栄養する短後毛様動脈がある。
⦿ ぶどう膜(uvea)・・色素と血管に富み、瞳孔以外からの光線が眼球内に入るのを妨げ、眼内に栄養供給する。虹彩、毛様体、脈絡膜の3つから成り立つ。
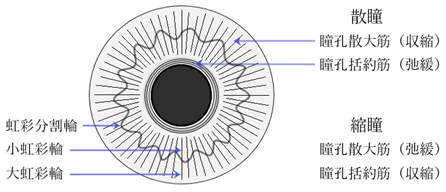
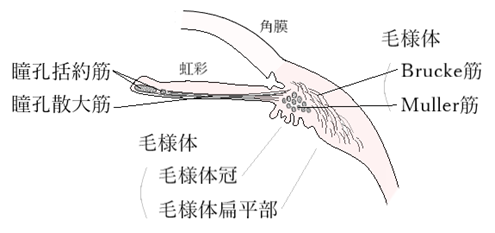
⦿ 虹彩(iris)・・2つの平滑筋の働きにより瞳孔(pupil)の大きさが変化し、入射光量を調整する。輪状筋で縮瞳させる(動眼神経 / 副交感神経支配)瞳孔括約筋(sphincter pupillae)と、放射状筋で散瞳させる(交感神経支配)瞳孔散大筋(dilator pupillae)による。
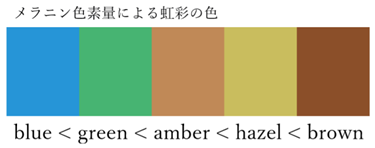
虹彩の色はメラニン細胞が作り出すメラニン色素の量で決まり、色素量により blue < green < amber < hazel < brown のように見える。
⦿ 毛様体(cillary body)・・毛様突起の上皮細胞から房水を産出し、毛様体筋(ciliary muscle)の働きにより調節(accommodation)の機能を営む。毛様体筋と虹彩筋とを合わせて内眼筋(intraocular muscle)という。毛様体筋には、輪状筋で近方視に働くMüller筋(動眼神経 / 副交感神経支配)、縦走筋で遠方視に働くBrücke筋(交感神経支配)、斜行筋である放射状筋の3つがある。
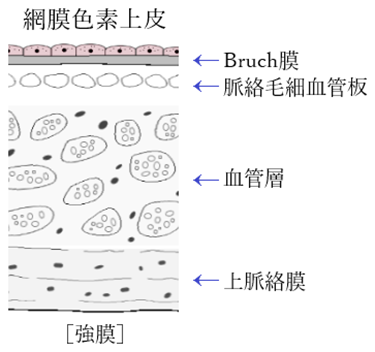
⦿ 脈絡膜(choroid)・・厚さ0.1~0.2mmの色素に富んだ黒色の組織。網膜側から、Bruch膜、脈絡毛細血管板、血管層、上脈絡膜の4層から成る。最内層のBruch膜は、網膜色素上皮に接し、脈絡膜から無血管の網膜外層へ栄養を送る通路である。脈絡膜血管に対する血管網膜関門(血管の成分が網膜に無制限に流出するのを防ぐ機能)は網膜色素上皮にある。
⦿ 網膜(retina)・・ほぼ無色透明、厚さは後極部で約0.3mm、周辺約0.1mm。錐体(cone)と杆体(rod)の2種類の視細胞があり、光や色を感じる。錐体は明順応を司り、視力と色覚を担い、眼底中央に多く分布(細胞数600~700万)し、視覚10°に相当する部分から周辺での密度は変わらない。杆体は暗順応を司り、鋭敏な光覚をもち、眼底周辺部に多く分布(細胞数12000~14000万)している。中心窩には錐体のみが存在し、杆体のピークは視神経乳頭discが位置する20°近辺。
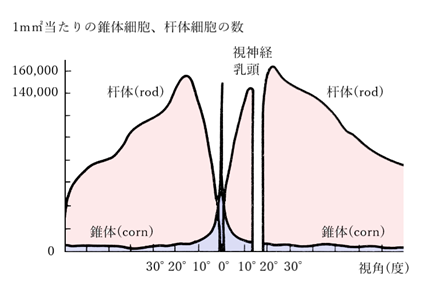
錐体にはRGBに感度ピークのある3種の錐体細胞があり、それぞれの光色素に色覚を感じる。黄斑部(macula)には黄色のカロチノイドが約3mm部位径に富み、ルテインが多く存在する。黄斑部中心窩では極端に細長い錐体が詰まり、無血管ゾーンであり、神経線維と1:1の割合で連絡するため、中心窩の視力は良好である。
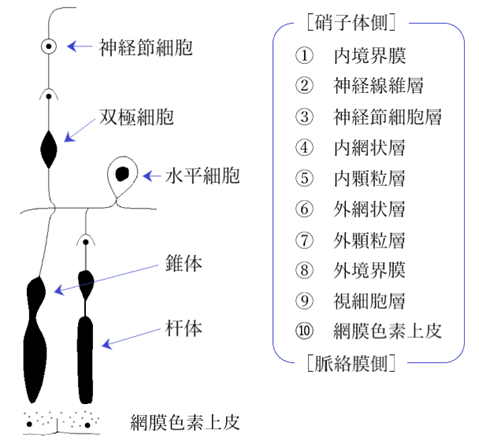
杆体の光色素は紫色の rhodopsin であり、ビジュアルパープルとも呼ばれ光が当たると漂白される。網膜を染色するとその断面は10層から構成されるが、実際は視細胞と神経細胞(neuron)の間隙(synapse)を介した膨大な数の連結により構成されている。
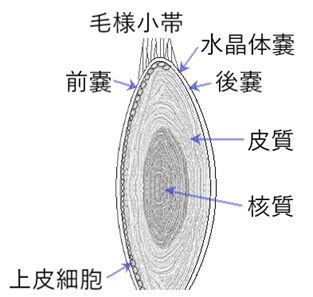
⦿ 水晶体(crystalline lens)・・直径9~10mm、厚み4~6mmの透明な凸レンズ。表面は水晶体嚢(lens capsule)により覆われ、中心には水晶体核(lens nucleus)があり、核と嚢の間の部分は水晶体皮質(lens cortex)という。前嚢下には水晶体上皮が一層に覆い、赤道部で分裂増殖して重層化していき、細胞線維に移行し皮質が形成される。水晶体後嚢には上皮細胞はみられない。毛様体筋の収縮・弛緩によりチン氏帯(Zinn小帯 / zonula Zinni / 毛様(体)小帯 / zonula ciliaris)を介して水晶体の厚みを変化させ調節作用を営む。
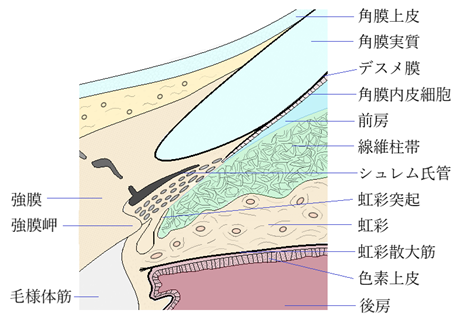
⦿ 前房隅角(angle)、房水(aqueous humor)・・角膜と虹彩根部がなす前房の断面三角部分を隅角という。解剖学的にはDesmet膜の終わりであるSchwalbe線(Schwalbe’s line)から虹彩根部までをいう。房水は、隅角の線維柱帯網状組織(trabecular meshwork)を通り、Schlemm管(canal of Schlemm)(強膜静脈洞 sinus venosus sclerae)に入る。Schlemm管からは強膜内静脈叢(intrascleral plexus)か房水静脈(aqueous vein)を通り、前毛様静脈、上強膜静脈に入り、上下眼静脈を経て海綿静脈洞に入る。房水量は約300mlであり、250mlは前房にある。房水生産量は2~6µl/分で1~2%が1分で置き換わり1~2時間で新しくなる。
⦿ 硝子体(vitreous body)・・ヒアルロン酸とコラーゲン線維を含むを含むゲル様の組織。99%は水で構成され眼球内の約4/5を占める。眼球の形を保ち、外力による変形に抵抗するとともに。透明で網膜まで光線を通過させる。硝子体管(hyaloid canal)/(Cloquet’s canal and Stilling’s canal)は、胎児期に水晶体につなぐ血管が退化した遺残である。眼に入る光が通過する透明な部位(角膜、房水、水晶体、硝子体)を総称して透光体(optic media)という。
⦿ 視路(optic pathway)・・眼に外から入る光線は、角膜で屈折され瞳孔を通過し水晶体でさらに屈折し硝子体に入り網膜の視細胞を刺激する。網膜の視細胞からの神経要素は双極細胞を経て神経節細胞に達する(ここまでの神経要素を第1ノイロン:first neuron)。神経節細胞から出た神経線維は約100万本に収束され視神経となり視交叉(optis chiasm)に達する。視交叉では、半交叉を行い視索(optic tract)となり外側膝状体(lateral geniculate body:LGN)に達する(ここまでの神経要素を第2ノイロン:second neuron)。外側膝状体は第1次視中枢(first visual center)ともいう。外側膝状体を出た神経線維は視放線(optic radiation)となり大脳後頭葉皮質に達する。(ここまでの神経要素を第3ノイロン:third neuron)。大脳後頭葉に視中枢あるいは第2次視中枢(second visual center)がある。このような視覚伝導の経路を視覚路/視覚伝導路(visual pathway)という。
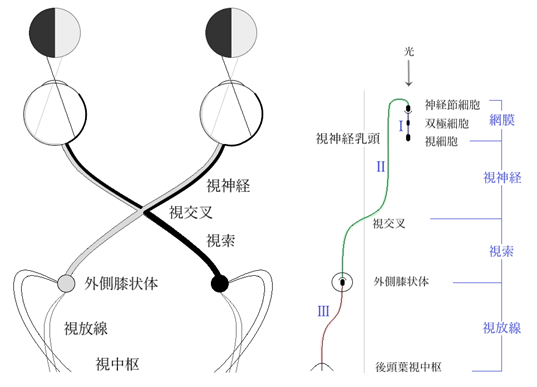
⦿ 視神経(optic nerve)・・直径3mm、長さ35~50mm。視神経乳頭は鼻側にあり、注視点の耳側約15°付近に計測されるマリオット盲点(physiological blind spot)に対応する。網膜中心動脈(central retinal artery)は、網膜内層と視神経を栄養する。網膜中心静脈(central retinal vein)は、網膜からの血流を受け取る。
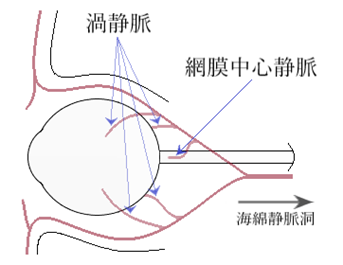
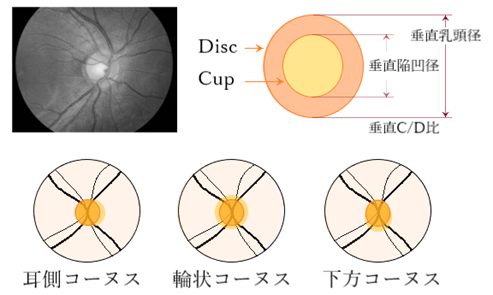
視神経のC/D比(陥凹乳頭径比cup to disc ratio)は約1:3であり、凹径が大きくえぐられた様excavationに見える場合には神経線維の欠損が懸念される。近視度が強い場合には乳頭辺縁部に三日月状のコーヌス(crescent)が見られることがある。コーヌスとは、眼球後部強膜の伸展により乳頭に接する網膜色素上皮および脈絡膜が萎縮・断裂するために白い強膜が直接透見できるもので、耳側コーヌス(temporal crecet)が多いが、悪性近視では輪状コーヌス(anular crecent)もある。
⦿ 眼球付属器(accessory visual structures)・・眼瞼 lid 、涙器 lacrimal apparatus 、結膜 conjunctiva 、外眼筋 extraocular 、眼窩 orbit がある。
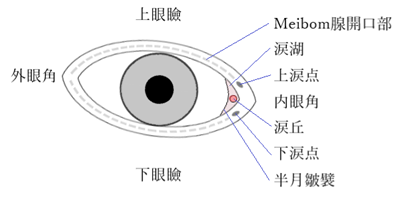
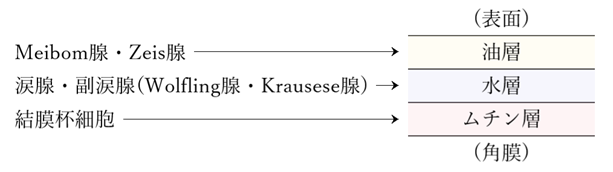
⦿ 眼瞼(palpebrae / eyelids)・・上眼瞼と下眼瞼から成り、眼瞼の遊離縁を瞼縁(lid margin)といい、瞼縁により取り囲まれた裂け目を瞼裂(palpebral fissure)という。瞼裂の鼻側を内眼角(medial canthus)、耳側を外眼角(lateral canthus)という。内眼角部には涙湖(lacrimal lake)があり、その中に涙丘(caruncle)が隆起し、涙丘の耳側には半月皺襞(plica semilunaris)がある。上下の瞼縁の鼻側には涙点(lacrimal punctum)がある。瞼縁の前縁には睫毛、後縁にはMeibom腺の開口部が一列に並ぶ。睫毛根部には、睫毛汗腺(sweat glands of cilia)のMoll腺(grands of Moll)、睫毛脂腺(sebaceous grands of cilia)のZeis腺(grands of Zeis)がある。
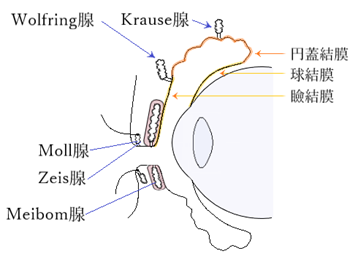
⦿ 結膜(conjunctiva)・・眼球の表面と眼瞼の裏面とを覆う薄い膜で、眼球と眼瞼とを連絡しその運動を円滑に行わせる。結膜は胚細胞(goblet cell)から粘液(ムチン)を分泌し、副涙腺(accessory lacrimal glands)から涙液を分泌し、眼球表面を常に潤している。瞼結膜(palpebral conjunctiva)にはウォルフリング腺(Wolfring’s gland)、円蓋結膜(fornix)にはクラウゼ腺(Krause’s gland)がある。
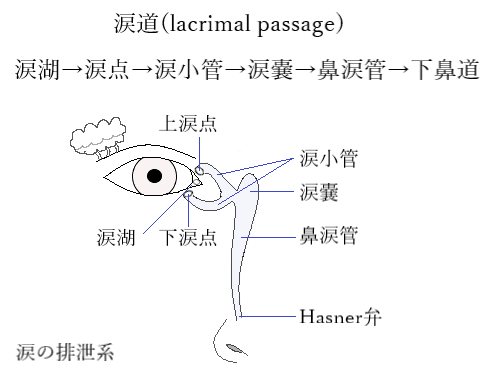
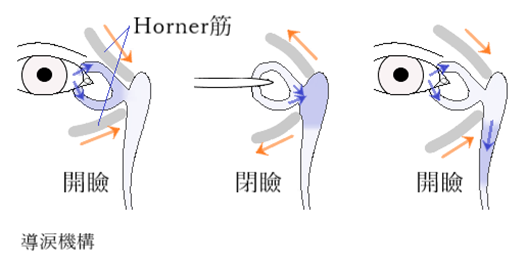
⦿ 涙器(lacrimal apparatus)・・涙器は、分泌系(secretory system)と排泄系(excretory system)とから成る。涙腺(lacrimal gland)からは大量の涙を出し、副涙腺(accessory lacrimal glands)からは眼球表面を常に潤す涙を出す。ウォルフリング腺は瞼板上縁に開口し、数個、結膜の上皮下組織にみられる。クラウゼ腺は結膜円蓋に開口し、上眼瞼40個、下眼瞼に数個みられる。角膜と結膜の表面を潤した涙は鼻側に流れ、内眼角付近にある涙湖(lacrimal lake)に溜まり、上下の涙点(lacrimal puncta)から涙小管(canaliculus)を通り涙嚢(lacrimal sac)に入る。涙嚢からは鼻涙管(nasolacrimal duct)を通り下鼻道に出る。鼻涙管の開口部はHasner弁(valve of Hasner)という鼻粘膜の弁により覆われている。
⦿ 外眼筋(extraocular muscle)・・4つの直筋(rectus muscle)と2つの斜筋(oblique muscle)があり眼球運動を行う。直筋と上斜筋は、視神経管の入口を取り巻く総腱輪(annulus tendineus communis)から始まり、下斜筋は下眼窩縁の内側から始まり強膜に付着する。上斜筋は最も長く、眼窩鼻側上縁にある軟骨の滑車(trochlea)を通り後外方へと方向を変え、上直筋の下を通り、強膜の後上面に付着する。下斜筋は最も短い。
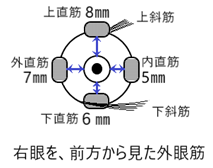
外眼筋は、外転神経支配(Ⅵ)、動眼神経支配(Ⅲ)、滑車神経支配(Ⅳ)の脳神経支配を受ける。

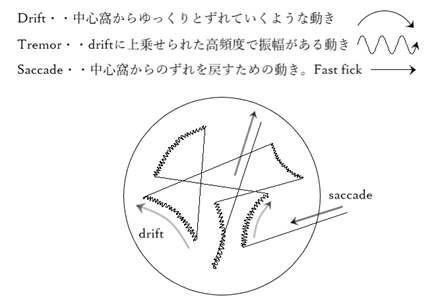
⦿ 眼球運動・・随従(活動性)眼球運動(pursuit eye movement)はパシュートとも呼ばれ、物を追従しながら滑らかに視線を動かす眼球運動である。衝動性(急速性)眼球運動(saccade eye movement)はサッケードとも呼ばれ、物から物へ急速に視線を動かす眼球運動である。人間のもつ最速の動きは瞬目とサッケードとされる。
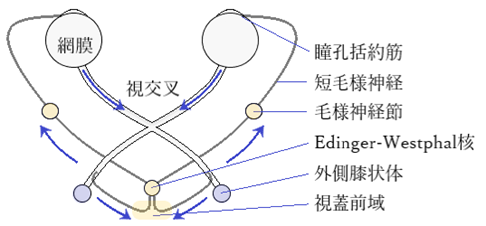
⦿ 対光反射・・縮瞳を起こす副交感神経系の神経支配は動眼神経核のEdinger-Westphal核。散瞳を起こす交感神経系の神経支配は視床下部に中枢。対光反応の求心路は、網膜-視神経-視索-視蓋前域-Edinger-Westphal核。遠心路は、毛様神経節-短毛様神経-瞳孔括約筋。
◇ 眼疾患
⦿ 主要症候・・① 視力障害は訴えの中で主要な位置を占め、眼鏡補正視力が1.0付近に満たない場合には何らかしらの眼疾患(透光体異常、網膜・脈絡膜、視神経・視路など)を疑うべきである。角膜障害、中間透光体の混濁、白内障、網脈絡膜血管の循環障害、網膜色素上皮異常、視野異常など。

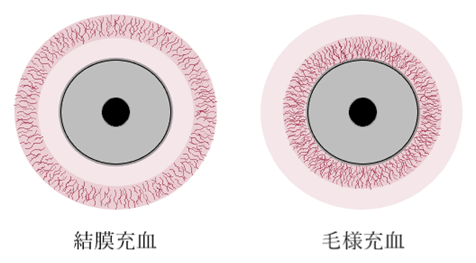
② 眼精疲労は不定愁訴の代表である。屈折異常(遠視、不適正眼鏡など)、調節障害、両眼視機能異常(斜位、斜視、輻輳障害など)、緑内障の初期や角膜疾患、不等像視、衰弱、神経質、精神的疲労など。 ③ 眼痛(異物、角結膜疾患、炎症、外傷)。角結膜上皮障害、麦粒腫、ぶどう膜炎、睫毛乱生・眼瞼内皮、急性緑内障、三叉神経痛・急性視神経炎など。 ④ 飛蚊症(flying fies、myodesopsia)・光視症(photopsia)。飛蚊症の原因は急性発作(後部硝子体剥離、硝子体出血、網膜裂孔)と慢性発作(硝子体混濁、生理的飛蚊症)がある。生理的飛蚊症では60歳頃では1/3が自覚し、硝子体線維の一部が濁り網膜に影を落とす。光視症は目の内部に閃光を感じることで、網膜外層の刺激症状で網脈絡膜疾患による。 ⑤ 充血(hyperemia、injection)は眼球結膜の血管を流れる血液量が増加し赤く見えることで、結膜充血と毛様充血がある。結膜充血は後結膜血管系の充血で表在性、鮮紅色で血管収縮薬の点眼で容易に消褪する。毛様充血は前結膜血管系の充血で表在性+深在性、紫紅色で血管収縮薬の点眼で十分消褪しない。
⑥ 羞明(photophobia)は光による不快感。病態生理は、角膜混濁(先天性緑内障、眼瞼内反症、角膜炎)、虹彩異常(先天無虹彩、白子眼、虹彩毛様体炎(ぶどう膜炎))、網膜錐体機能障害(一色型色覚(全色盲))。 ⑦ 流涙(epiphora)は涙が眼の外へ溢れ流れ落ちること。病態生理は、涙道通過障害(器質障害(涙道の閉塞や狭窄)、機能障害(眼輪筋の麻痺))、涙液分泌過多(反射的(異物や炎症などによる三叉神経刺激)、精神的)。
⑧ 眼脂(discharge)は結膜血管からの浸出液に粘液物質(ムチン)と上皮細胞の残渣が混じり合ったもの。膿性(細菌性結膜炎)、漿液性(ウイルス性結膜炎、アレルギー性結膜炎)、粘液性(乾性角結膜炎)に分類される。
⦿ 眼瞼疾患・・① 形態・運動異常(眼瞼内反、眼瞼外反、兎眼、睫毛乱生、眼瞼下垂)。 ② 炎症(アレルギー性眼瞼炎、麦粒腫、霰粒腫)。
⦿ 眼瞼内反(entropion)・・眼瞼縁が内方に彎曲し、睫毛が眼球に接触する。種類は、睫毛内反(小児で下眼瞼皮膚の過剰によるもので、鼻側に多い)、加齢内反(老人で眼輪筋の緊張低下と眼瞼皮膚弛緩によりるもの)、瘢痕性内反(結膜、瞼板の瘢痕収縮によるもので、熱傷や腐蝕やトラコーマなど)、痙攣性内反(眼輪筋の収縮によるもので、眼瞼痙攣に合併)。
⦿ 眼瞼外反(ectropion)・・眼瞼縁が外方に彎曲し、眼瞼結膜が外へ露出しているもので、結膜の充血、肥厚を起こし重症になると兎眼となる。種類は、瘢痕性外反、加齢外反(下眼瞼が下垂して起こる)、麻痺性外反(眼輪筋麻痺(顔面神経麻痺)により起こる)、痙攣性外反(結膜が腫脹し眼輪筋が収縮し起こる)。
⦿ 兎眼(lagophthalmos)・・眼裂の閉鎖不全で、高度の場合には角膜が露出し障害され角膜乾燥、角膜潰瘍を起こす。これを兎眼性角膜炎(exposure keratitis、keratitis e lagophthalmo)という。原因は、眼輪筋麻痺(顔面神経麻痺)、眼瞼欠損、眼瞼瘢痕、眼球突出など。
⦿ 麦粒腫(hordeolum、stye)・・外麦粒腫(睫毛腺(Moll腺、Zeis腺)の急性化膿性炎症で、膿点は眼瞼皮膚に見られる)と内麦粒腫(瞼板腺(Meibom腺)の急性化膿性炎症で、膿点は眼瞼結膜に見られる)。眼瞼の一部発赤、腫脹、疼痛、ときに結膜浮腫。
⦿ 霰粒腫(chalazion)・・瞼板腺栓塞をもとに起こる瞼板腺(Meibom腺)の慢性肉芽性炎症。眼瞼皮下瞼板中の球状硬結で、疼痛はない。ときに急性炎症を起こし、発赤、腫脹、疼痛があり、これを急性霰粒腫(chalazion acutum)という。
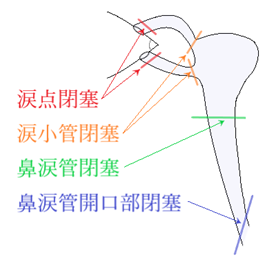
⦿ 涙器疾患・・涙道疾患(鼻涙管閉塞・狭窄、慢性涙嚢炎、急性涙嚢炎、新生児涙嚢炎など)、涙腺疾患(涙液分泌障害など)。
涙液分泌障害では、涙液分泌量が減少するSjögren症候群(三主徴:乾性角膜炎、口内乾燥症、多発性関節炎)、涙液が蒸発しやすいMeibom腺機能不全。Stevens Johnson症候群(多形性紅斑で皮膚とともに結膜はじめ他の粘膜が侵される。小児に多く、薬剤や食物に対する過敏症として現れ、重症の偽膜性結膜炎を起こす)。涙液異常分泌ではワニの涙(crocodile tear)。
⦿ 結膜疾患・・原因により、ウイルス性結膜炎(流行性角結膜炎、咽頭結膜熱、急性出血性結膜炎など)、細菌性結膜炎(ぶどう球菌、連鎖球菌、肺炎双球菌、Koch Weeks菌、Morax Axenfeld菌、淋菌、ジフテリア菌など)、アレルギー性結膜炎(アトピー、薬品によるアレルギー、春季カタル、フリクテンなど)に分類される。翼状片(pterygium)は、角膜の眼裂に相当する部分に、特に鼻側から肥厚・充血した結膜が三角形に侵入してくるもので、進行により不正乱視や瞳孔領にかかると視力障害となる。
⦿ 角膜疾患・・角膜炎・角膜潰瘍の症候は、毛様充血(角膜周擁充血)、角膜混濁(表層の病変、角膜浮腫、水疱性角膜炎、糸状角膜炎など)、角膜血管新生などで、自覚症状では羞明、流涙、異物感、眼痛、眼瞼痙攣など三叉神経刺激症状と視力障害。角膜感染症(細菌性角膜潰瘍、角膜真菌症)、単純ヘルペス角膜炎(樹枝状角膜炎、地図状角膜炎、円板状角膜炎)、角膜炎・角膜潰瘍(点状表層角膜症、乾性角膜炎など)、角膜ジストロフィ(原発性・遺伝性の角膜混濁)、角膜変性(続発性・非い遺伝性の角膜混濁、老人環、若年環、帯状角膜混濁)、角膜瘢痕(Bowman膜以下の病変など)、扁平角膜、円錐角膜など。
⦿ 強膜疾患・・強膜自体には血管が乏しく、循環障害や変性、悪化性、炎症などの病変は起こりにくい。上強膜炎(episcleritis)では眼球結膜下に限局性の隆起、周囲に充血がある。強膜炎(scleritis)では強膜に扁平隆起、紫紅色でしばしば角膜、虹彩毛様体の炎症を伴う(硬化性角膜炎:sclerotic keratitis)。上強膜炎、強膜炎ともに圧痛がある。青色強膜(blue sclera)は強膜が薄くぶどう膜が透見するために青色に見えるもので、van der Hoeve症候群では青色強膜に骨質脆弱と難聴を伴う。
⦿ ぶどう膜疾患・・ぶどう膜は非常に血管に富み、虹彩・毛様体・脈絡膜の炎症はぶどう膜炎(uveitis)と呼ばれる。虹彩と毛様体は臨床的には合併して炎症が起こるため、虹彩炎と毛様体炎の区別は困難であり虹彩毛様体炎(iridocyclitis)と呼ぶ。脈絡膜の炎症は網膜にも波及し網脈絡膜炎、脈絡網膜炎となることが多い。原因別では、感染(結核、梅毒、トキソプラズマ症など)、アレルギー(水晶体過敏性眼内炎など)、外傷(交感性眼炎など)、毒物、非特異的全身疾患(膠原病、サイコイドーシス、糖尿病、痛風など)、その他(原田病、Behçet病など)。
⦿ 網膜疾患・・網膜静脈閉塞症(網膜静脈の走行に沿った放射状の多数の出血、白斑、浮腫、静脈の怒張、蛇行)、網膜動脈閉塞症(網膜動脈の閉塞が数分以上続くと網膜の虚血性変化が起こる。桜実紅斑(cherry red spot))、糖尿病網膜症(単純網膜症、前増殖網膜症、増殖網膜症)、網膜色素変性(遺伝性素因で起こる。変性は杆体と網膜色素上皮から始まり、錐体と脈絡膜に及んでいく。夜盲で発病し、視野狭窄、視力低下が起こる)、中心性網脈絡膜症(中心性漿液性網脈絡膜症(増田型)、Rieger型中心性滲出性網脈絡膜症)、黄斑変性、網膜剥離など。
⦿ 硝子体疾患・・硝子体混濁の原因では、ぶどう膜炎(硝子体内への炎症性滲出物)、硝子体出血(網膜損傷、網脈絡膜由来の新生血管からの出血)、硝子体剥離(硝子体の液化によるもの)など。
⦿ 水晶体疾患・・白内障の分類は、① 発病時期:先天白内障、後天白内障。 ② 進行性:進行性白内障、停止性白内障。 ③ 混濁部位:皮質白内障、核白内障、嚢白内障など。 ④ 混濁形状:点状白内障、楔状白内障など。 ⑤ 原因:老人性白内障、外傷性白内障、糖尿病白内障、ステロイド白内障、赤外線白内障など。 ⑥ 核の硬化状態:軟性白内障、硬性白内障。
⦿ 緑内障(glaucoma)・・網膜神経節細胞の変性疾患であり、視神経、視野に特徴的変化を有し、基本的に進行性で不可逆性であるため早期発見治療が重要。眼圧、隅角、視神経乳頭、視野などから総合的に診断される。眼圧下降治療だけが、神経障害、視野障害に対してエビデンスがある治療法。高眼圧、狭隅角などでも、視神経乳頭、視野障害所見を伴わない状態では緑内障とは呼ばない。分類では、眼球に原因となる疾患がない原発緑内障(開放隅角緑内障、閉塞隅角緑内障、先天緑内障)と、眼疾患に続発して起こる続発緑内障。眼圧の正常値は10~21mmHgであるが人種により違いがある。房水の産出量と排泄量が一定であれば眼圧は一定に保たれる。隅角鏡を用いて開放隅角と閉塞隅角との見極めが検査される。眼底ではC/D比の大きさ、視野ではBjerrum–Seidel暗点がみられる。
以上で終了







コメント メールアドレスが公開されることはありません。*が付いている欄は必須項目です。